Эпикондилит локтевого сустава — симптомы и лечение, описание заболевания и его виды
Содержание
Острая пронзающая боль в локте способна надолго ограничить подвижность руки, доставить существенный дискомфорт и уменьшить двигательную активность человека. Редкий человек не сталкивался с таким явлением хотя бы один раз в своей жизни. Причин боли в локте может быть множество, одна из них – эпикондилит.
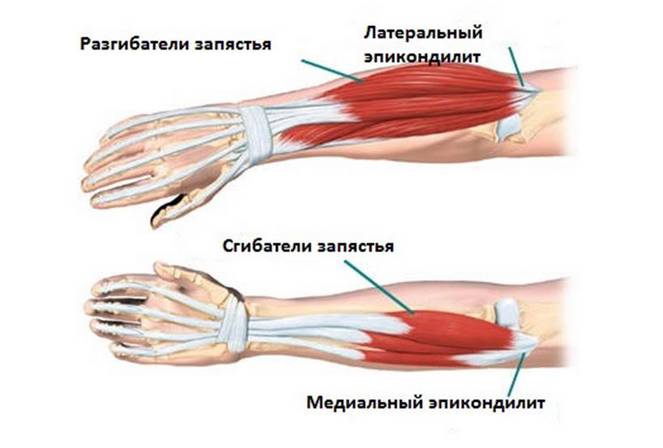
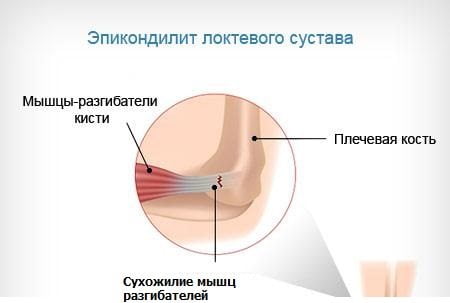
Эпикондилит локтевого сустава – воспалительный процесс, происходящий в области локтя, затрагивающий область тканей, располагающихся вблизи сустава. Заболевание всегда характеризуется острой пронизывающей болью и невозможностью во время болевого приступа согнуть/разогнуть руку в локте. Воспаление при эпикондилите может локализоваться как с внешней, так и с внутренней стороны локтя, в зависимости от этого в медицине известно два вида заболевания:
- Внешний, или наружный (латеральный);
- Внутренний (медиальный) эпикондилит.
Виды заболевания
- Наружный эпикондилит – заболевание, сопровождающееся воспалением мышц, крепящихся к плечевому надмыщелку. Случаи воспаления этой части мышц происходят чаще всего у тех людей, которые занимаются теннисом и постоянно напрягают мышцы плеча и предплечья.
- Внутренний эпикондилит – болезнь локтя, характеризующаяся воспалением мышц, отвечающих за сгибание/разгибание кистей рук. Медиальный эпикондилит встречается намного чаще, чем внешний, им наиболее часто страдают люди, работающие в сфере животноводства (доярки), строительства и ремонта (маляры, столяры, штукатурщики) и спорта (боксеры, штангисты).
Болезнь чаще возникает после повреждения связок и сухожилий, а сфера деятельности сама по себе не может быть виновницей начавшегося воспаления. Профессия лишь только заставляет работать и чрезмерно напрягать определенную группу мышц, провоцируя заболевание. Чаще всего поражена именно рабочая рука, та, которая является ведущей, и поражается она преимущественно снаружи. Заболевание очень распространено среди других болезней, но общий процент болеющих эпикондилитом определить трудно, так как вместо обращения к врачу страдающий использует обезболивающие, противовоспалительные или согревающие мази.
Формы заболевания
Эпикондилит локтевого сустава имеет несколько фаз течения:
- Острая характеризуется интенсивным и постоянным проявлением симптомов;
- Подострая проявляется тогда, когда на сустав идет нагрузка, и он приводится в движение;
- Хроническая стадия – когда все симптомы воспаления держатся от 3 месяцев и более, а боль сохраняется даже в состоянии покоя сустава.
Заболевание опасно тем, что при отсутствии лечения возникают серьезные осложнения, влекущие за собой полную атрофию и контракту локтевого сустава.
Симптомы
Симптомы начавшегося эпикондилита проявляются обычно у людей, имеющих возрастную категорию от 40 до 60 лет. Чаще всего пациенты жалуются на:
- Жгучую, пронзающую боль в руке от локтя до кисти, которая возникает без причины во время сгибания.
- Иногда очаг боли располагается в области надмыщелка и перетекает в локоть и кисть.
- В зоне локтя наблюдается покраснение, участок горячий на ощупь.
- Усиление боли в суставе при попытке сжать/разжать кисть руки, поднять чашку, поднести ее к губам.
- Боль острая во время начала воспаления и ноющая, тупая – в запущенной стадии.
- В области сустава образуется нарост.
Лечение
Эпикондилит локтевого сустава – серьезное заболевание, и если вовремя не начать лечить локтевую зону, то можно остаться инвалидом.
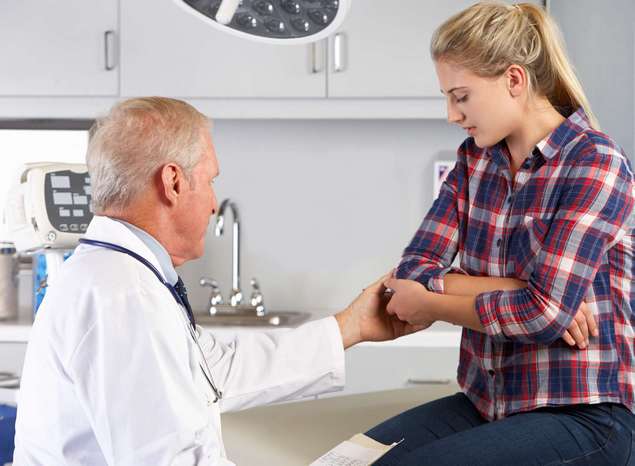
Лечение эпикондилита локтевого сустава начинается с обращения пациента в поликлинику, предварительного осмотра и постановки правильного диагноза, который ставит врач-ортопед.
Во время осмотра врач внимательно осматривает места, где возникает боль, ощупывает их, разгибает и сгибает руку, просит сжать кисть руки в кулак. При подозрении на эпикондилит назначается сдача рентгенологического анализа для исследования состояния локтевого сустава, компьютерная томограмма. После подтверждения диагноза врач назначает лечение.
Лечить эпикондилит начинают незамедлительно, определив степень боли и заболевания. Лечение состоит из нескольких этапов:
- Снятие воспалительного процесса. В таких случаях применяются нестероидные противовоспалительные препараты (Ортофен, Диклофенак, Ибупрофен, Найз, Индометацин) в таблетках. Если воспаление сильно выражено, то к таблетированной форме добавляются уколы, которые назначает врач.
- Снятие болевого синдрома в локтевом сочленении. Болевой синдром снимается путем применения анальгезирующих препаратов и мазей, кремов, гелей на основе диклофенака или ибупрофена.
- Ударно-волновая терапия, физиотерапия, иглоукалывание, парафиновое обертывание, электрофорез. Метод назначается после снятия воспаления и боли, через 7-14 дней. Терапия подразумевает воздействие на очаги поражения путем применения тока, игл, парафина и других вспомогательных средств.
- Лечебный массаж. Назначается после купирования основных симптомов болезни, производится опытными массажистами путем массирования локтевого соединения, плеча и предплечья, лопатки.
- Лечебная физкультура. Подразумевает упражнения, направленные на расслабление травмированной мышцы, снятие ощущения скованности и боли.
- Профилактика рецидива. Этап состоит из комплекса действий, направленных на устранение симптомов и их дальнейшее возникновение.
Для профилактики эпикондилита рекомендуется отказ от чрезмерных физических нагрузок на плечи, локтевые соединения и шею, также следует отказаться от вредных привычек, занятия плаванием и лечебной физкультурой, соблюдение режима труда и отдыха. Спортсменам следует обратить внимание на соответствие спортивного инвентаря основным техническим требованиям, при растяжениях мышц следует носить эластичные бинты и напульсники.
Если заболевание протекает уже в запущенной форме, то проводят оперативное вмешательство, чтобы убрать атрофию мышцы.
Лечить заболевание можно народными средствами в домашних условиях, применяя мази и выполняя определенные упражнения.
Лечение эпикондилита народными средствами в домашних условиях
В домашних условиях широко применяют лечение болезней локтевых суставов народными средствами.
- Например, применяют корень и листья окопника, из которого готовят мазь. Для этого берут корни и листья растения в пропорции 1 к 1, измельчаются, к массе добавляется мед с подсолнечным маслом (также в равных количествах) и тщательно перемешивают до того момента, пока листья и корни не перетрутся в пыль. Мазью пропитывают хлопчатобумажную ткань и оборачивают ей на сутки больной сустав, сверху повязывают целлофановый пакет, потом наматывают еще один слой теплой ткани. Курс лечения – один месяц.
- Валдайская голубая глина – еще одно средство избавления от болей в локте. Растворенную глину в горячей воде наносят на марлю, которой обматывают локоть. Сверху фиксируют бинтом, утепляют мягкой тканью на 30 минут.
- Остатки зеленого чая в заварном чайнике – прекрасное средство для снятия воспаления локтевого сустава и расслабления мышцы при наружном эпикондилите. Для приготовления чайного компресса использованную заварку замораживают в морозильной камере и полученными кусочками льда водят по локтевому суставу круговыми движениями.
Симптомы эпикондилита народными средствами лучше снимать тогда, когда пройдено основное лечение, воспаление снято, а врач разрешил.
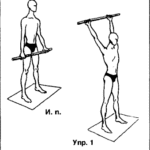
Лечебная физкультура при эпикондилите
Специальные упражнения также хорошо помогают справляться с болью, устраняя симптомы заболевания. Для этого нужно делать два раза в день (утром и вечером) зарядку, включающую следующие упражнения:
- Медленные круговые движения рукой в области мышц в одну, затем в другую сторону.
- Круговые движения кистью руки сначала в одну, а затем в другую сторону.
- Поглаживания и пощипывания локтевого сустава.
Вывод
Таким образом, основные симптомы заболевания – острая пронзающая боль и нарост в области локтевого сустава. Лечение эпикондилита проводится противовоспалительными нестероидными препаратами, народными средствами. Специальные упражнения закрепляют полученный результат и являются профилактикой рецидива болезни. Какой выбрать способ лечения заболевания, определить может только врач, поэтому заниматься самолечением не стоит.
К сожалению, если возникло воспаление в области опорно-двигательной системы, вылечить его полностью невозможно, однако, при отсутствии провокационных факторов и правильном подходе к лечению, соблюдении всех предписаний, которые назначил врач, делая регулярно специальные упражнения, можно полностью убрать симптомы эпикондилита и избавиться от боли в локтевом суставе, добившись стойкой ремиссии.
Похожие статьи