Подагра: признаки и лечение, симптомы, полное описание заболевания
Содержание
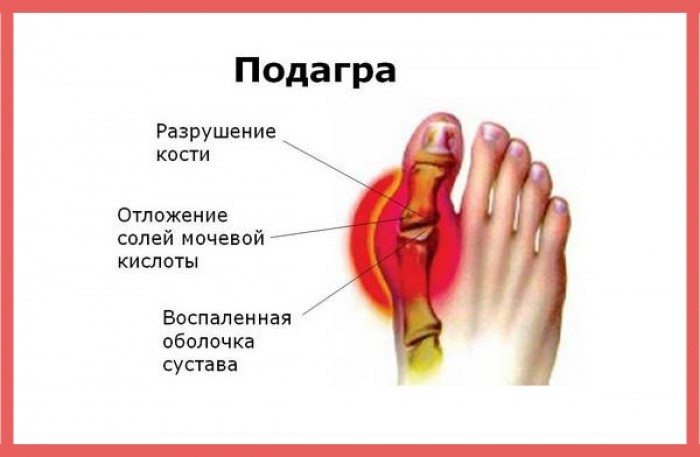
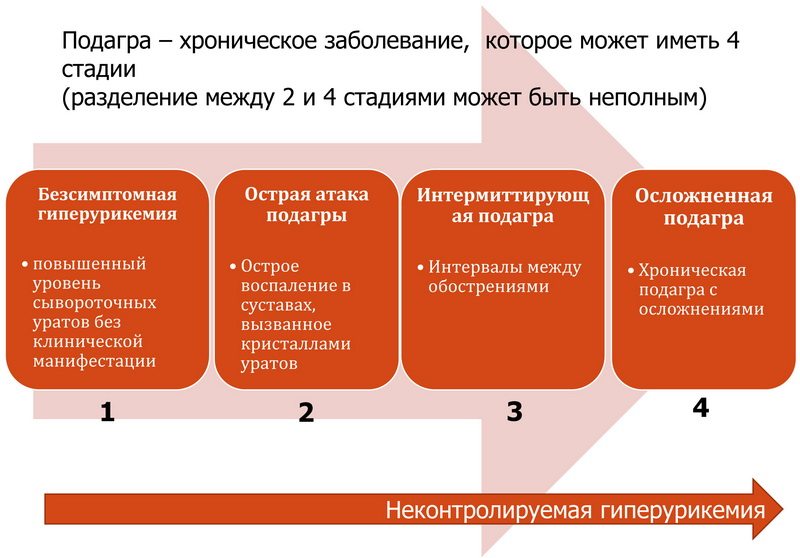
Подагра — ревматическое заболевание, вызванное накоплением в суставах и почечных структурах кристаллизованных солей мочевой кислоты. Ее ведущими клиническими проявлениями становятся рецидивирующие, прогрессирующие приступы артрита, сопровождающиеся интенсивными болями и формированием специфических узелков — тофусов, провоцирующих деформацию сочленений. Спустя некоторое время в процесс патологии вовлекаются почки, что становится причиной развития мочекаменной болезни и почечной недостаточности.
Для диагностирования подагры проводится ряд инструментальных исследований: рентгенография, МРТ, КТ, при необходимости — артроскопия. Наиболее информативен биохимический анализ синовиальной жидкости на наличие уратов. Основные задачи терапии — купирование воспалительных процессов в суставах, предупреждение прогрессирования патологии снижением уровня мочевой кислоты в организме. Для этого используются фармакологические препараты, проводится коррекция рациона пациента.
Причины и характерные особенности патологии
Под воздействием внешних или внутренних негативных факторов в хрящах суставов начинают откладываться кристаллы мочевой кислоты (ураты). Это приводит к раздражению тканей, развитию воспаления, снижению функциональной активности сочленений. Ураты — конечные продукты распада пуринов, постоянно присутствующих в организме и поступающих в него вместе с продуктами питания (мясом, рыбой жирных сортов, некоторыми овощными культурами).
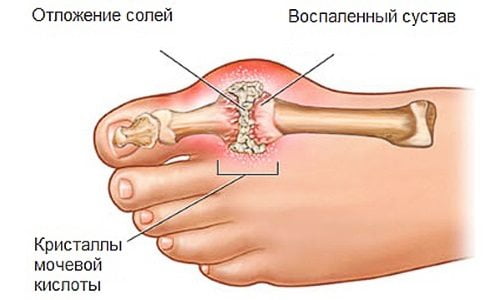
При нормальном состоянии здоровья человека пуриновые основания полноценно метаболизируются, а затем выводятся при каждом опорожнении мочевого пузыря. Но при избыточной выработке мочевой кислоты почечные структуры не справляются с ее эвакуацией из организма. Ее концентрация повышается, запускаются процессы кристаллизации. Сформировавшиеся кристаллы — плотные, с острыми гранями. Они легко повреждают даже прочные и эластичные хрящевые ткани. Пока в полости сустава находятся кристаллы мочевой кислоты, интенсивность воспаления и отечности снижаться не может.
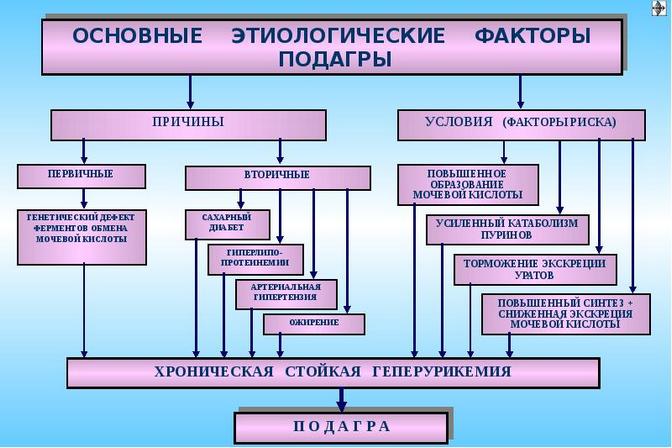
Подагра нередко развивается на фоне уже имеющегося заболевания — ожирения, артериальной гипертензии, сахарного диабета, гиперлипидемии (аномально повышенного уровня липидов и или липопротеинов в крови). Спровоцировать патологию могут:
- курсовое использование препаратов отдельных клинико-фармакологических групп (цитостатики, глюкокортикостероиды и другие);
- дегидратация, или обезвоживание организма;
- повышение температуры тела в течение длительного времени;
- травмы суставов и связочно-сухожильного аппарата;
- недавно проведенная хирургическая операция;
- луче- или химиотерапия.
Внезапный приступ подагры может возникнуть при смене препарата для ускоренного выведения мочевой кислоты, даже несмотря на его более высокую клиническую эффективность. Поэтому при отсутствии улучшения самочувствия в течение нескольких дней или при повышении выраженности болевого синдрома назначенное лекарственное средство подлежит отмене.
При изучении причин развития подагры отмечена семейная предрасположенность. Также вероятность возникновения заболевания повышается при гиперурикемии — постоянном высоком уровне в системном кровотоке мочевой кислоты. Наиболее подвержены развитию подагры мужчины после 50 лет с ожирением, злоупотребляющие алкоголем, отдающие предпочтение жареным и жирным продуктам.
Вторичная патология иногда проявляется при тяжелых язвенных поражениях желудочно-кишечного тракта, сопровождающихся кровотечениями. Провоцирующими факторами становятся лейкоз, псориаз, для которых характерно массивное разрушение или перерождение клеток.
Клиническая картина
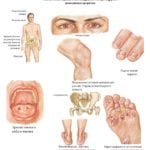
Для приступов подагрического артрита характерны острые, пронизывающие, «грызущие» боли, интенсивность которых может не снижаться несколько дней. Болевой синдром возникает внезапно, сопровождается скованностью движений и отечностью суставов. В воспалительный процесс вовлекаются расположенные поблизости мягкие ткани, поэтому наблюдается покраснение кожи. Она разглаживается, становится горячей на ощупь. При пальпации нарастает интенсивность болей, они иррадиируют в здоровые участки тела. Мягкие ткани вокруг очага воспаления уплотняются, припухают. Наиболее часто подагрой первыми поражаются мелкие суставы больших пальцев ног. Затем воспалительные очаги формируются в крупных сочленениях:
- голеностопных;
- коленных;
- локтевых;
- тазобедренных.
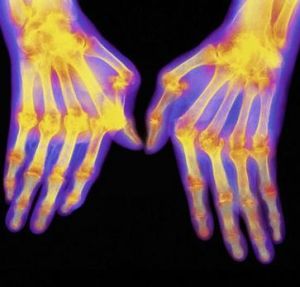
При отсутствии врачебного вмешательства кристаллы мочевой кислоты откладываются в ахилловом сухожилии, фалангах пальцев рук. Учащение приступов артрита приводит к образованию специфических подагрических узелков в виде шишек на суставах, необратимым изменениям сочленений, выражающимся в их видимой деформации. Объем движений существенно снижается, больной постепенно утрачивает профессиональные навыки и способность обслуживать себя в быту.
Возникают проблемы в работе сердечно-сосудистой системы. В течение дня может несколько раз повышаться артериальное давление, наблюдаются спазмы сосудов, сердечная недостаточность. Хотя в некоторых случаях гиперурикемия протекает бессимптомно, вероятность нарушения функционирования сердца или кровеносных сосудов не снижается. Самые опасные последствия отсутствия лечения — остановка сердца или инсульт. У 20% больных подагрой возникает почечнокаменная болезнь, а практически у всех — хроническая почечная недостаточность. Сформированные из кристаллов мочевой кислоты конкременты провоцируют сильные боли в суставах, нередко закупоривают мочеточники.
| Формы подагры | Клинические проявления |
| Приступ острого артрита | Первые боли возникают внезапно, обычно в ночное время. Артрическую подагру провоцируют употребление алкоголя или жирной, жареной пищи, травмы, переохлаждения. Болевой синдром сильно выражен, локализуется в плюснефаланговом суставе первого пальца стопы |
| Полиартрит по инфекционно-аллергическому типу | Возникают блуждающие боли во многих суставах. Сочленение отекает, краснеет, становится горячим на ощупь. Признаки поражения первого плюснефалангового сустава выражены умеренно. У молодых больных высока вероятность развития олиго- или моноартрита коленного, голеностопного, тазобедренного сочленений |
| Ревматоидноподобная форма | Отмечается первичная заинтересованность суставов кистей рук, проявляющаяся в виде олиго- или моноартрита |
| Периартрическая форма | Воспалением поражаются сухожилия и синовиальные сумки, обычно голеностопов. Суставные ткани деформируются, разрастаются края костных пластинок, учащаются неполные вывихи, возникает хруст при движении |
| Псевдофлегмонозная форма | Проявляется моноартритами с локализацией воспалительного процесса в суставах и парарартикулярных тканях. Часто такая форма подагры сопровождается лихорадочным состоянием |
Диагностика
При подозрении на подагру больному необходимы консультации ревматолога, уролога, в некоторых случаях — травматолога и ортопеда. Проводится пункция для взятия образца синовиальной жидкости. При исследовании пунктата обнаруживаются микрокристаллы натриевых солей мочевой кислоты. Ураты в почечных структурах выявляются при проведении УЗИ. Выделяют и другие диагностические маркеры подагры:
- формирование тофусов с кристаллическими уратами;
- наличие в анамнезе приступа артрита в острой форме;
- сильно выраженный воспалительный процесс в суставах и периартикулярных тканях;
- покраснение кожных покровов в области воспаленного сустава;
- поражение только одного сочленения;
- болезненные ощущения и отечность первого плюснефалангового сустава;
- одностороннее поражение свода стопы;
- при бактериальных посевах не выявляются патогенные микроорганизмы;
- ассиметричная отечность сочленения;
- повышенное содержание мочевой кислоты в крови;
- обнаружение субкортикальных кист без эрозии при проведении рентгенографии.
Диагноз «подагра» выставляется при обнаружении у пациентов не менее 6 специфических диагностических маркеров. Подтверждением острого воспаления становятся результаты общего анализа крови. При приступе подагры всегда повышается скорость оседания эритроцитов, увеличивается содержание нейтрофилов, фибрина, серомукоидов, гаптоглобулинов, сиаловых кислот.
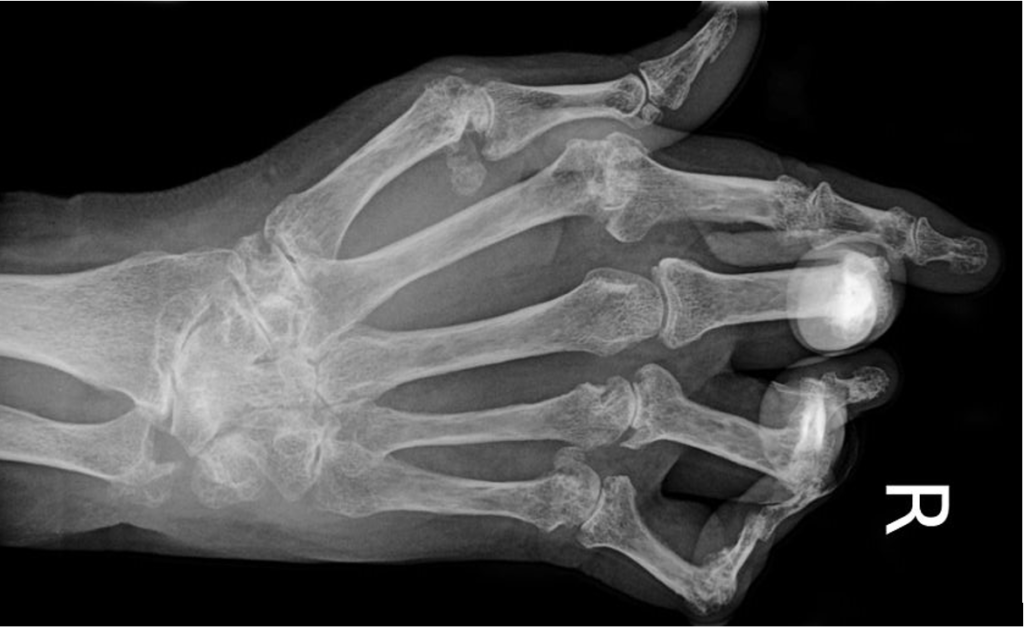
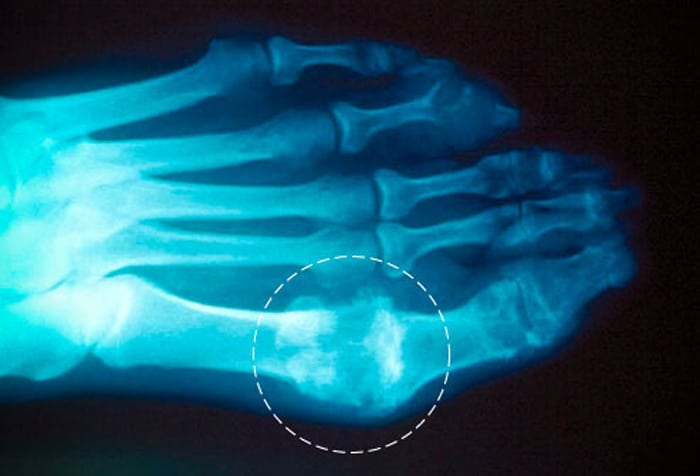
Рентгенологическое исследование наиболее информативно при рецидивирующем полиартрите. На полученных изображениях в эпифизарных областях обнаруживаются светлые фрагменты. При подагре высокой степени тяжести визуализируются участки костных эпифизов с деструктивными изменениями и отложенными солями — уратами.
Тактика лечения
Подагрические атаки прекращаются при нормализации уровня мочевой кислоты в кровеносном русле. Достигнуть этого можно двумя способами — подавлением продуцирования ее в организме и ускорением эвакуации. В начале лечения корректируется питание больного. Из него полностью исключаются рыбные и мясные бульоны, субпродукты, алкоголь.
Не чаще одного раза в неделю допускается употребление блюд, содержащих любые бобы, квашенную капусту, щавель. Необходимо ограничить в меню количество редиса, баклажанов, грибов, сардин, сельди, икры. Допускается употребление яиц, круп, нежирной рыбы, баранины, говядины.
Если у пациента лишний вес, то калорийность рациона снижается, а потребность в питательных и биологически активных веществах удовлетворяется за счет продуктов со сложными углеводами. От соли следует отказаться совсем или минимизировать ее использование. А вот ежедневный объем воды следует увеличить до 3 литров.
Симптоматическое медикаментозное лечение подагры заключается в устранении болей, отечности, покраснения кожи за счет купирования воспалительного процесса. В острый период лечение может проводиться в условиях стационара. При сильном болевом синдроме практикуется использование гормональных средств (обычно с основным ингредиентом кортизоном) для перорального приема или внутривенного введения.
Глюкокортикостероиды снимают воспаление, способствуют снижению активности иммунной системы. Так как они очень токсичны для внутренних органов, то применяют их в редких случаях. Обезболивающими средствами первого выбора при подагре становятся нестероидные противовоспалительные лекарства (НПВП):
- инъекционные растворы — Кеторолак, Ортофен, Диклофенак, Мовалис;
- таблетки или драже — Индометацин, Нимесулид, Кетопрофен, Аэртал;
С подагрическими атаками быстро справляется Колхицин — алкалоид растительного происхождения. Его принимают сразу после появления болей, затем дозировки постепенно снижаются до полного устранения клинических проявлений. В последнее время от Колхицина в лечении подагры отказываются из-за его выраженных побочных эффектов: тошноты, рвоты, диареи.
Этиотропная терапия проводится с помощью препаратов, снижающих уровень мочевой кислоты. Традиционным, проверенным временем средством, применение которого не утратило актуальности, является Аллопуринол. При его курсовом приеме продуцирование мочевой кислоты в организме снижается. При соблюдении пациентом диеты использования Аллопуринола бывает достаточно для достижения устойчивой ремиссии. Но если патология прогрессирует, протекает на фоне деструкции почечных структур, то не обходится без применения более сильнодействующих препаратов — Пробененцида, Пеглотикейза, Фебуксостата.
В период ремиссии пациентам рекомендованы физиотерапевтические и массажные процедуры, регулярные занятия лечебной гимнастикой — сначала под присмотром врача ЛФК, а затем в домашних условиях. Избежать подагрических атак помогает ведение здорового образа жизни — отказ от вредных привычек, умеренная двигательная активность, прием сбалансированных комплексов витаминов и микроэлементов.
Похожие статьи