Замена коленного сустава: подготовка и ход операции
Хронические патологии коленного сустава могут прогрессировать, быстро распространяться на здоровые ткани. Консервативная терапия в таких случаях неэффективна, поэтому при обнаружении значительной деформации костных и хрящевых структур пациента готовят к хирургической операции. Восстановить привычный объем движений, избавиться от болей и воспаления можно с помощью замены коленного сустава эндопротезом.
Показания к замене коленного сустава
Показаниями к эндопротезированию становятся острые боли в колене при ходьбе и в состоянии покоя, не устраняемые медикаментозно. Операция проводится также в следующих случаях:
- неэффективность консервативной терапии в течение нескольких месяцев;
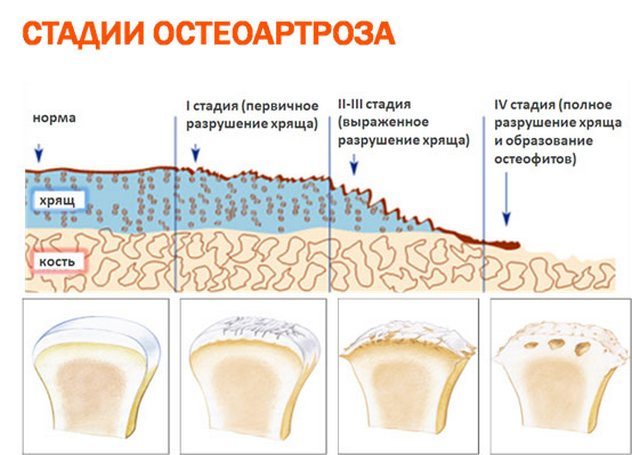
- поражение колена деформирующим артрозом с варусной или вальгусной деформацией конечности, острыми болями, выраженными функциональными нарушениями;
- повреждение коленного сустава подагрическим, псориатическим, ревматоидным артритом, анкилозирующим спондилоартритом;
- формирование опухолей в области колена;
- поражение мыщелка бедренной кости асептическим некрозом.
Показанием к установке эндопротеза является внутрисуставной перелом большеберцовой и бедренной костей, при котором невозможно восстановить суставные поверхности. Операция проводится и при неблагоприятном прогнозе после внутрисуставного перелома — возникновении болей и нарушении функций в ноги в отдаленном времени.
Оперативное вмешательство: что нужно знать и как подготовиться
Замена коленного сустава — операция распространенная, но достаточно сложная. Поэтому проводить ее должен опытный хирург, специалист высокого класса. Он обязательно дает предварительные консультации, объясняет пациенту смысл эндопротезирования, технику его выполнения.
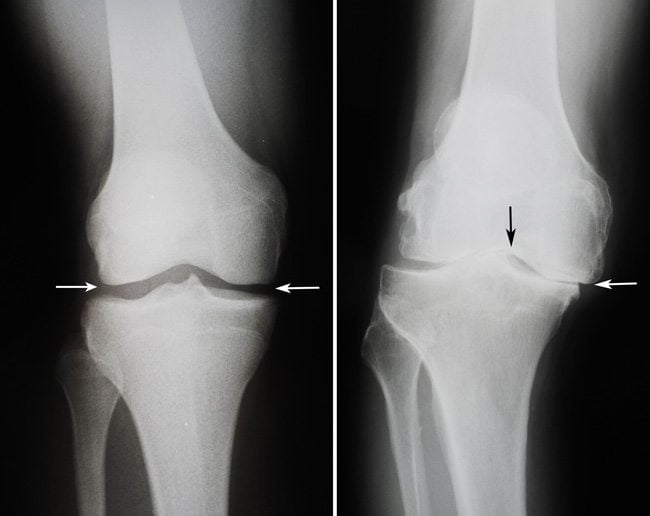
Перед хирургическим вмешательством назначаются биохимические и инструментальные исследования для оценки состояния колена — рентгенография, МРТ, КТ, пункция, общеклинические анализы крови и мочи, при необходимости — артроскопия.
Как получить квоту
Для получения квоты необходимо записаться на прием к лечащему врачу. Он выдаст направление, историю болезни и результаты диагностики. С этими документами нужно обратиться в квотный комитет больничного учреждения с целью получения протокола, в котором одобряется выделение квоты. Следующий шаг — подача пакета документов (личного заявления, протокола квотного комитета, паспорта, медицинского полиса) в Департамент здравоохранения субъекта Федерации. Решение о выделении квоты принимается в течение 10 дней.
Инвалидность
Замена коленного сустава эндопротезом направлена на повышение качества жизни пациента. Поэтому нередко ранее определенная группа инвалидности снимается. Это обычно происходит с больными деформирующим остеоартрозом. После установки имплантата они могут свободно передвигаться, а симптомы патологии исчезают. Поэтому человек признается трудоспособным. Исключение — двухстороннее эндопротезирование, которое привело к тяжелым нарушениям.
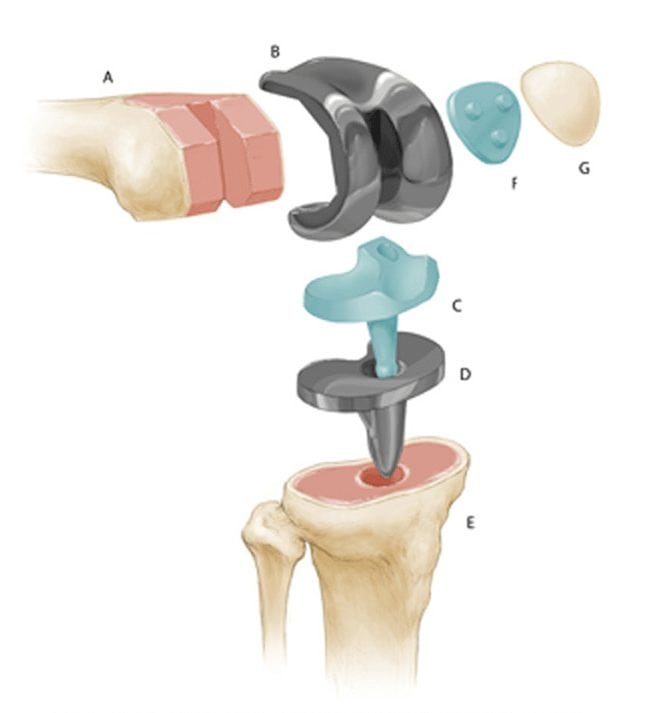
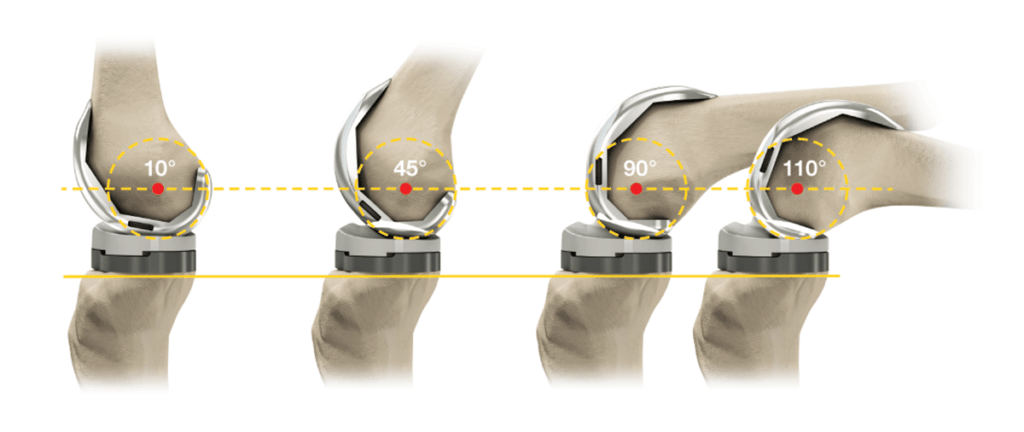
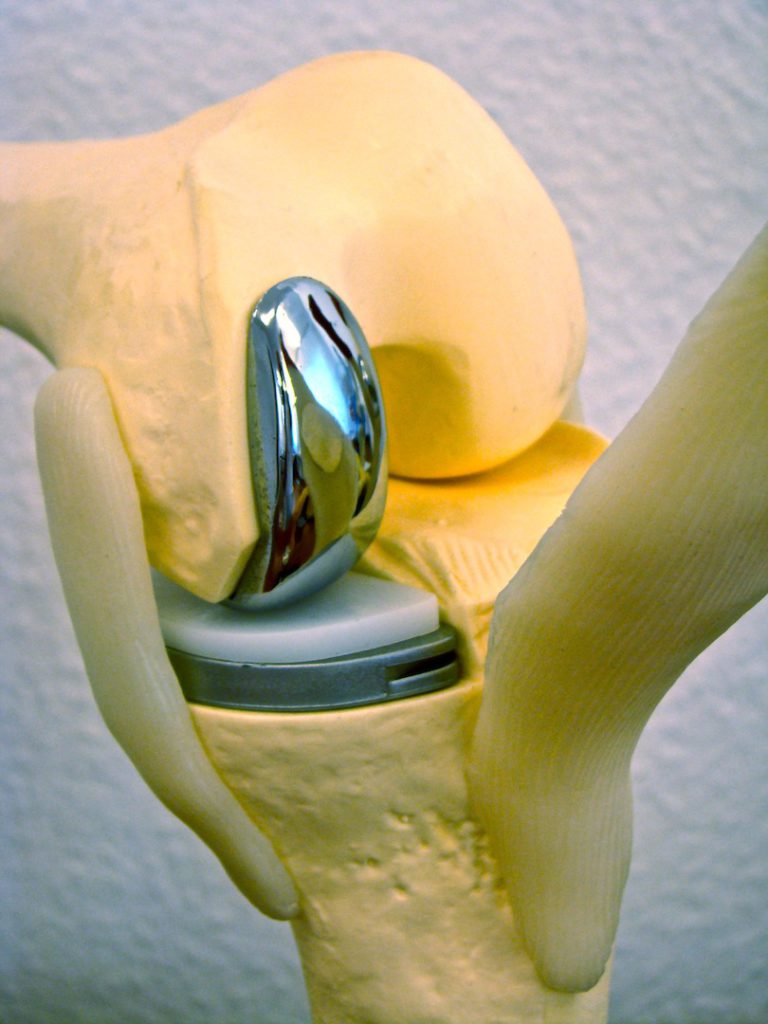
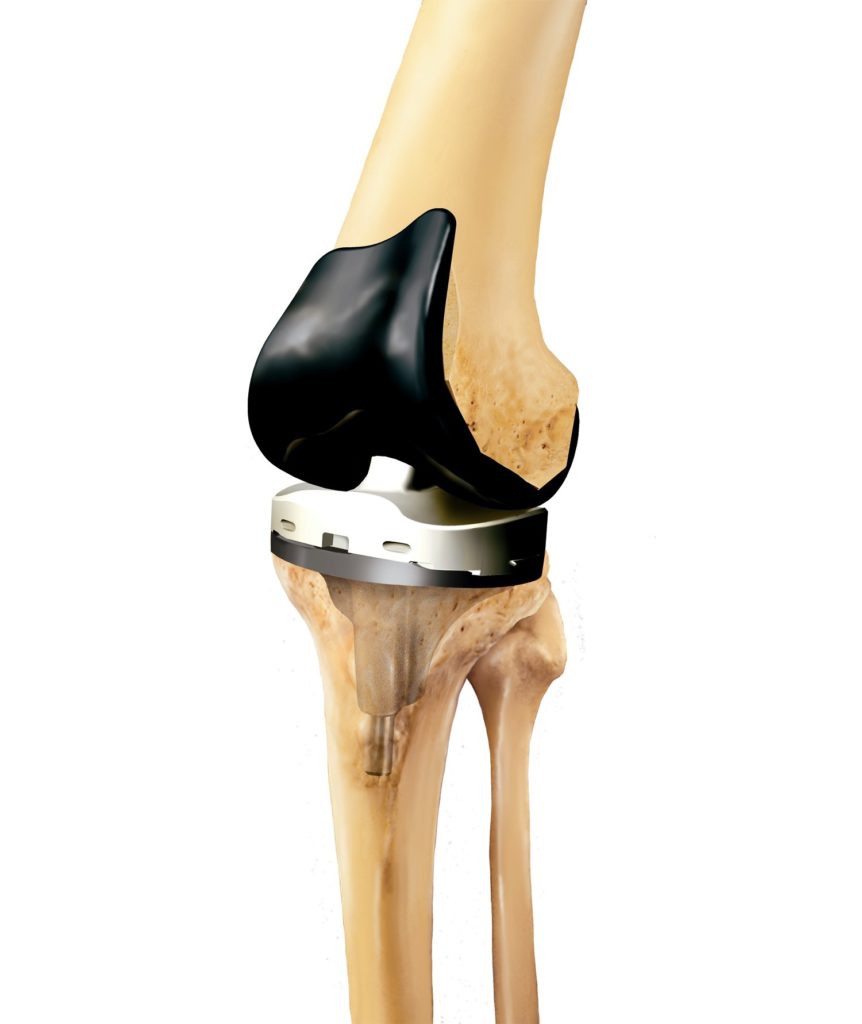
Виды применяемых протезов
Искусственные коленные суставы — сложные конструкции, изготовленные из различных материалов. На бедренную кость устанавливается часть протеза из металлического сплава. А компонент для замены суставной поверхности изготовлен из металла и пластмассы. Внутренняя часть надколенника заменяется пластмассовыми имплантатами.

Противопоказания к проведению
Замена колена эндопротезом не выполняется при тяжелых декомпенсированных заболеваниях легких, наличии фурункулов, гнойничков на коже, кариозных зубов. Противопоказаниями также становятся психическое расстройство, паралич, парез, артериит, тромбофлебит, гнойный процесс в суставе.
Болезни сердца
Абсолютное противопоказание к эндопротезированию — декомпенсированные болезни сердечно-сосудистой системы. При диагностировании других сердечных патологий решение о проведении операции принимает врач. Он учитывает все риски общего наркоза. Потому часто принимается решение о применении эпидуральной анестезии, не провоцирующей повышенных нагрузок на сердце.
Сахарный диабет
Сахарный диабет — относительное противопоказание к установке эндопротеза коленного сустава. Проводится тщательное предварительное обследование пациента. Если врач не находит оснований для отказа от хирургической операции, то при ее выполнении принимаются меры для исключения вероятности возникновения гипергликемических судорог.
Слабые кости
Потребность в установке имплантата обычно возникает после 45 лет. В этом возрасте замедляются восстановительные процессы, снижается прочность костей и связочно-сухожильного аппарата. Костная резорбция характерна для женщин в период климакса. Она повышает риск ускоренного ревизионного вмешательства из-за плохого удержания эндопротеза хрупкими костными структурами.
Операция: описание проведения
Техники проведения операций разнятся в зависимости от поставленных перед хирургом задач. Это оказывает влияние на длительность вмешательства и последующего реабилитационного периода.
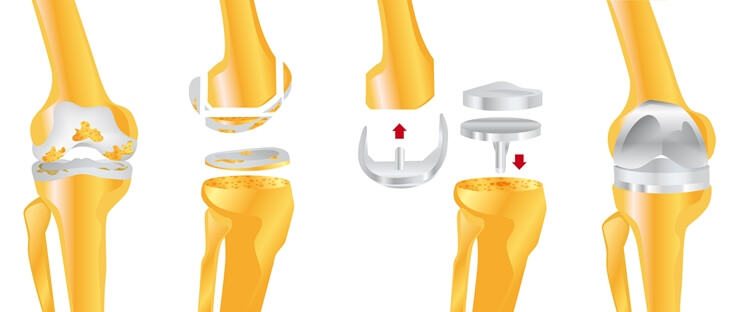
При полной замене сустава
При тотальном эндопротезировании полностью заменяются суставные поверхности большеберцовой и бедренной костей, при необходимости — надколенника. Сначала сустав вскрывается под общим наркозом. Затем разрушенные поверхности удаляются, обрабатываются места срезов, заменяются нижние отделы бедренной кости и верхние — большеберцовой. Теперь осуществляется пробная установка и тестирование протеза.
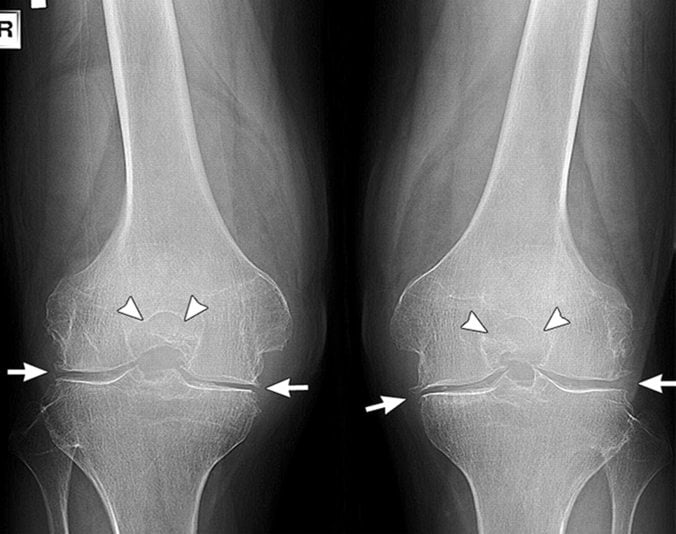
При частичном эндопротезировании
Одномыщелковое протезирование — частичная замена разрушенных патологией или поврежденных в результате перелома суставных поверхностей. Если хирург при проведении операции обнаруживает значительное поражение связок, то производится и их замена.
Проведение ревизии
Ревизионное эндопротезирование заключается в замене искусственного сустава. Используются протезы, оснащенные более длительными ножками, которые надежно их стабилизируют. Показания для проведения ревизии — износ эндопротеза, его неправильная установка или повреждение.

Возможные риски и послеоперационные осложнения
Эндопротезирование — высокотехнологичная хирургическая операция. Но, как и при других инвазивных и малоинвазивных вмешательствах, после замены коленного сустава есть риск развития осложнений.
Проблемы с надколенником
Отмечены единичные случаи смещения искусственного протеза и вывих наколенника. Такое происходит обычно при установке протеза неопытным хирургом или несоблюдением пациентом правил реабилитационного периода.
Травмы сосудов и нервов
При вскрытии сустава нарушается целостность мелких кровеносных сосудов. Произошедшие кровоизлияния вполне естественны и неопасны. Но при нарушении техники проведения операции возможно повреждение крупных кровеносных сосудов или расположенных в области колена нервов.
Реабилитационный период
В послеоперационном периоде используются обезболивающие, анальгетические средства, антикоагулянты для профилактики инфекции, купирования болей, восстановления кровоснабжения. Примерно через 10 дней хирург снимает швы, а пациент выписывается из больничного учреждения.
Упражнения для восстановления
После регенерации мягких, костных, хрящевых тканей врачом-реабилитологом составляется комплекс упражнений для восстановления всех функций коленного сустава. В процессе тренировок возникают слабые боли, вполне естественные после эндопротезирования. Выполнение упражнений обязательно контролируется реабилитологом.
Механотерапия
Так называется комплекс лечебных, профилактических и восстановительных упражнений с помощью специальных тренажеров и аппаратов. Механическое воздействие на мышцы производится уже на 2-3 день после установки искусственного протеза. Это позволяет предотвратить мышечную атрофию и значительно сократить период реабилитации.
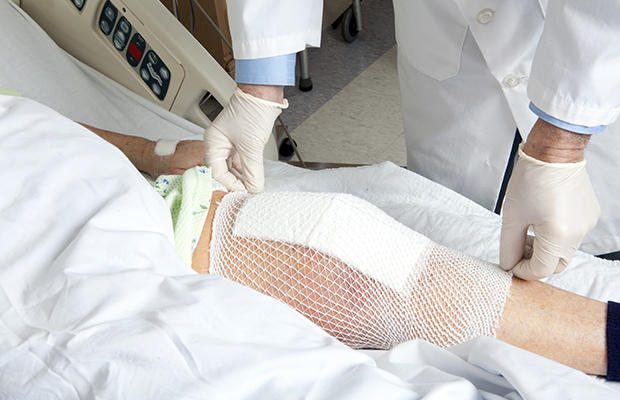
Использование фиксирующих повязок
В период восстановления пациенту показано ношение эластических чулок или эластическое бинтование обеих ног от кончиков пальцев до верхней трети бедра. Таким способом предотвращаются возможные сосудистые нарушения, исключаются нежелательные нагрузки на коленный сустав.
Похожие статьи