Остеопороз костей: классификация, диагностика, лечение, осложнения
Остеопорозом костей чаще всего страдают люди пожилого возраста. По статистике, им болеет 50-85% женщин старше 65 лет и почти 100% лиц в возрасте более 85 лет. Заболевание чаще развивается у людей, ведущих малоподвижный образ жизни. Среди лиц, занятых физическим трудом, его выявляют гораздо реже.
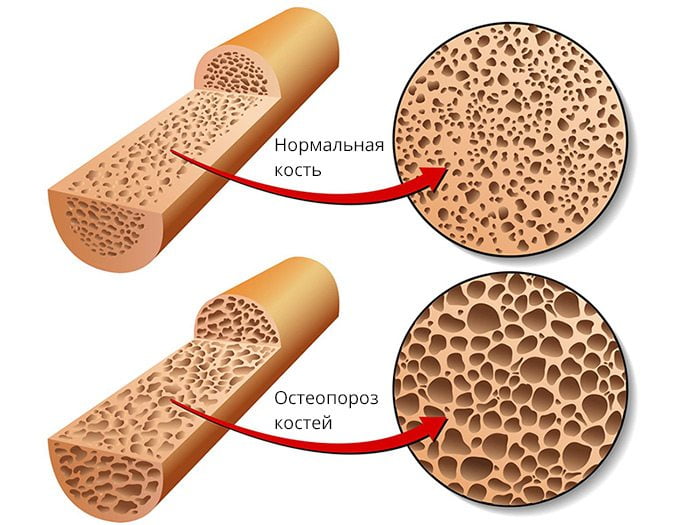
Основная причина остеопороза – это нарушение ремоделирования костной ткани. В норме ее структура поддерживается благодаря согласованной работе остеобластов и остеокластов. Первые отвечают за минерализацию губчатого вещества костей, вторые – за его разрушение. При нормальном соотношении этих клеток у человека происходит полноценное обновление костной ткани. При повышении активности остеокластов кости начинают быстро терять минеральную плотность (МПК).
В определенных условиях один остеокласт способен разрушить количество костной ткани, синтезированное 100 остеобластов. Для реминерализации лакун, сформированных остеокластами за 10 дней, остеобластам потребуется 2,5-3 месяца.
Механизм развития остеопороза
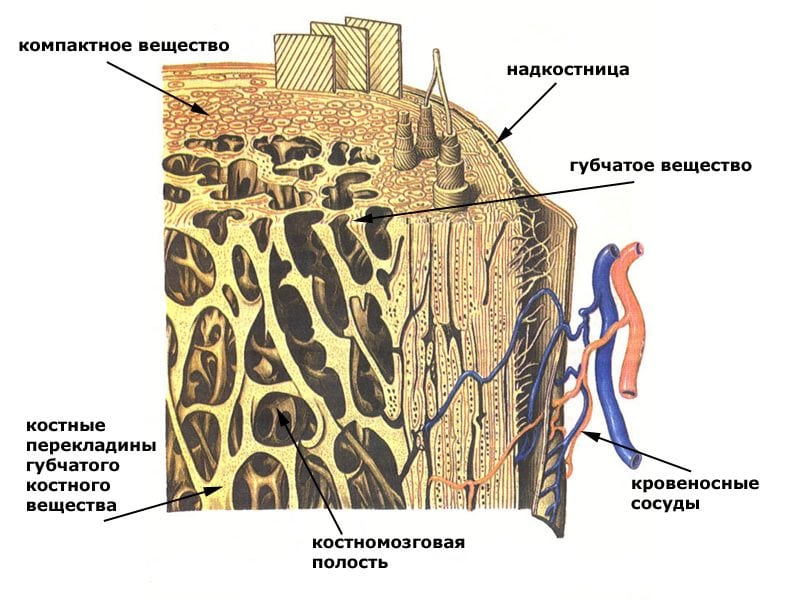
Кости нашего тела сформированы двумя типами костной ткани: компактной и губчатой. Первая состоит из параллельно расположенных пластинок и имеет однородную структуру. Она очень крепкая и покрывает кости снаружи.
Компактный слой намного толще в средних частях длинных трубчатых костей (бедренная, плечевая, больше- и малоберцовая, лучевая, локтевая). Этим объясняется низкая частота остеопоротических переломов в области их диафизов.
Головки крупных, все плоские и короткие кости покрыты очень тонким слоем компактного вещества, под которым находится много губчатой ткани. Последняя состоит из пластинок, расположенных под углом друг к другу, имеет пористую структуру. Именно она с особой легкостью теряет МПК.
При остеопорозе костные пластинки становятся тоньше или даже гибнут. В результате слой компактного вещества истончается, а губчатое вещество разжижается и теряет плотность. Кости становятся очень хрупкими, из-за чего с легкостью ломаются.
Виды остеопороза
Врачи относят остеопороз к мультифакториальным заболеваниям. Это значит, что патология развивается под действием множества провоцирующих факторов. Медикам удалось выявить основные причины, вызывающие прогрессирующее снижение плотности костной ткани.
Виды остеопороза в зависимости от механизма развития:
- первичный. Возникает из-за нарушения равновесия между остеобластами и остеокластами. У мужчин болезнь развивается вследствие замедления образования костной ткани, а у женщин – из-за ее ускоренного разрушения;
- вторичный. Развивается на фоне нарушения кальций-форфорного обмена. Кости при этом разрушаются из-за нехватки «строительного» материала, необходимого для поддержания их нормальной плотности.
Болезнь может развиваться из-за одновременного ускорения резорбции костной ткани и нехватки минералов в организме. С возрастом и в период менопаузы резорбтивные процессы заметно ускоряются.
Лица старше 50 лет в год теряют 0,5-1% костной ткани. У женщин в первый год после менопаузы потеря составляет 10%, а дальнейшем – 2-5%.
Старческий
Возникает вследствие естественного старения организма. Развитию патологии способствует низкая двигательная активность людей в пожилом возрасте. Ранее считалось, что к старческому остеопорозу приводит декальцинация костей. Однако в ходе научных исследований выяснилось, что заболевание развивается из-за остеокластической резорбции, вызванной гиподинамией. У человека истончаются трабекулы и кортикальный слой, а костная ткань замещается жировой.
Все кости человеческого скелета нуждаются в постоянной нагрузке. Она необходима для поддержания их нормальной структуры и предупреждения костной резорбции.
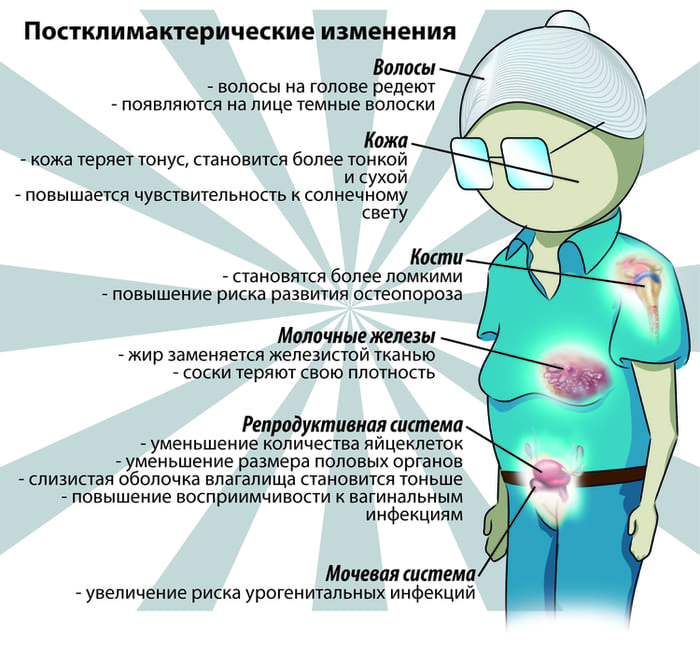
Постклимактерический
Развивается на фоне гормональной перестройки, возникающей у женщин в период климакса. Она приводит к повышенной потере кальция организмом и сбоям в ремоделировании костной ткани. Все это ведет к развитию остеопороза и патологическим переломам в будущем.
Кортикостероидный
Им страдают люди, вынужденные длительное время принимать стероидные гормоны. Кортикостероиды угнетают образование костной ткани путем нарушения дифференциации остеобластов, негативно влияют на кости многими другими путями.
Основные механизмы действия стероидов:
- угнетение функциональной активности остеобластов и стимуляция их апоптоза;
- повышение активности остеокластов;
- торможение абсорбции кальция в кишечнике, стимуляция его выведения с мочой;
- влияние на уровни гормонов, регулирующих ремоделирование костей (кальцитонин, паратгормон);
- формирование мелких участков асептического некроза в костях.
В ряде случаев лечение кортикостероидами не выступает первопричиной остеопороза. Патология нередко развивается на фоне заболеваний, требующих назначения стероидов (коллагенозы, бронхиальная астма, болезнь Крона и т. д.). Прием лекарств в этом случае лишь дополнительно способствует разрушению костей.
Алкогольный
У людей, злоупотребляющих алкоголем, нарушается физиологическая регенерация и МПК. Причина – усиленное выведение кальция, нарушение обмена витамина D. У многих больных выявляют повышение уровня интерлейкина-6 и антител к собственным тканям. Эти вещества повышают функциональную активность остеокластов, запускают процессы активной резорбции.
Симптомы заболевания
Остеопороз имеет практически бессимптомное течение, что делает его крайне опасным. В литературе заболевание называют «тихой», «безмолвной» эпидемией. Почему так?
Вначале болезнь проявляется только повышенной утомляемостью и снижением работоспособности. Люди не обращают внимание на эти симптомы или не придают им значения. На начальных стадиях боли при остеопорозе возникают у небольшого количества больных. Они неспецифические, из-за чего их можно спутать с проявлениями артроза, остеохондроза или других заболеваний скелета.
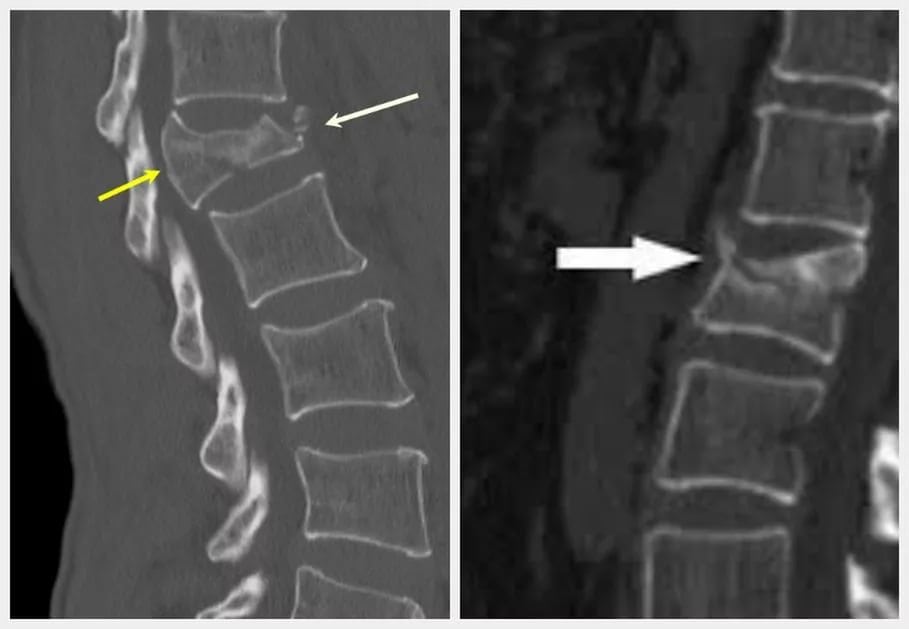
Первым признаком болезни нередко бывает острый болевой синдром, связанный с переломом позвонка или длинной трубчатой кости.
Особенности болей в костях при остеопорозе:
- обычно локализуются в области поясницы и между лопатками;
- имеют эпизодический характер, возникают после поднятия тяжестей или неловких движений;
- усиливаются после длительной ходьбы, тяжелой работы или пребывания в вынужденном положении;
- могут локализоваться по ходу длинных трубчатых костей, в области суставов и мягких тканей;
- способны реагировать на изменение погоды, массаж, переутомление и даже негативные эмоции.
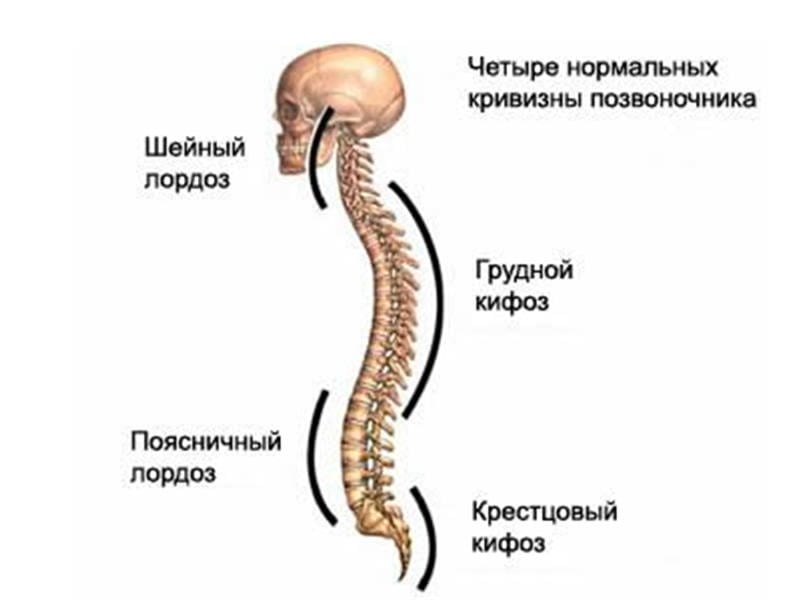
Ярко выраженный болевой синдром обычно появляется у людей, страдающих остеопорозом более 5-10 лет. Вместе с ним у больных возникает выраженная деформация позвоночника. На поздних стадиях усиление грудного кифоза и поясничного лордоза можно заметить даже невооруженным взглядом.
Признаки остеопоротического перелома тела позвонка:
|
Как проверить состояние костей на остеопороз
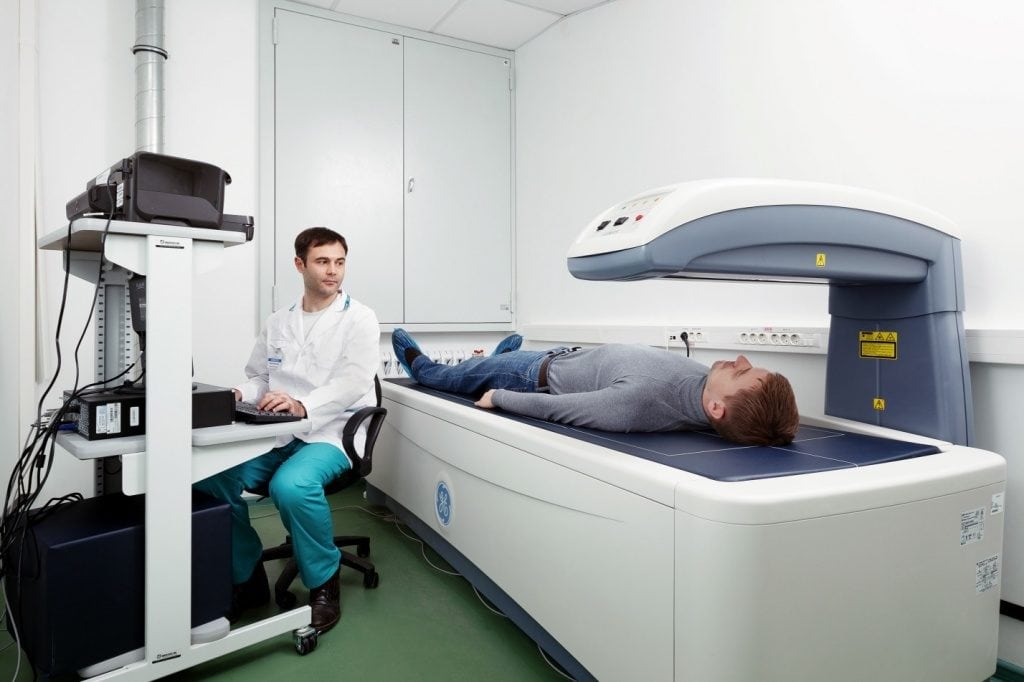
Для диагностики заболевания необходимо измерение минеральной плотности костной ткани. В медицине это исследование называют денситометрией. Его могут проводить с помощью ультразвука, рентгенографии или компьютерной томографии. Исследование выполняют в амбулаторных условиях, а вся процедура занимает 10-20 минут. В среднем денситометрия стоит около 4000 рублей.
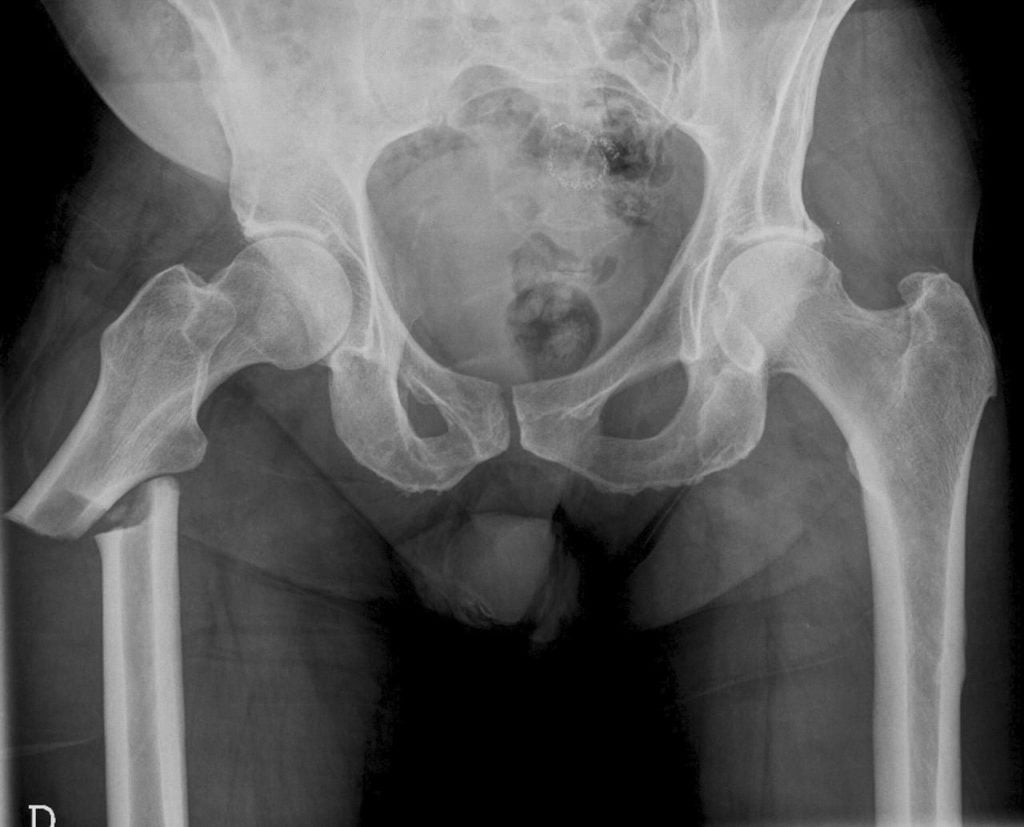
На поздних стадиях остеопороз диагностируется с помощью обычной рентгенографии. Опытный ортопед может легко обнаружить характерные для болезни изменения на рентгенограммах. К сожалению, такое обследование малоинформативно при начальных изменениях в костях.
Лицам старше 50 лет врачи советуют проверять кости на остеопороз хотя бы 1 раз в два года. Это поможет оценить динамику изменения МПК и вовремя диагностировать заболевание.
Факторы риска остеопоротических переломов
Прочность костной ткани – это главный показатель, предопределяющий появление переломов. Риск напрямую зависит от МПК в области позвоночника и шейки бедра. Чем ниже минеральная плотность, тем меньшей травмирующей силы достаточно для нарушения целостности кости.
Основные факторы риска:
- Костные. К ним относятся уменьшение МПК, снижение костной массы, нарушение сцепленности трабекул и наличие микротравматических повреждений.
- Внекостные. Склонность к падениям, вызванная возрастной дискоординацией, проблемами со зрением, заболеваниями сердечно-сосудистой или опорно-двигательной системы.
У пожилых людей падения с высоты роста в 87% случаев приводят к переломам проксимального отдела бедра. Также бытовые травмы могут вызывать повреждения позвонков, дистальной трети предплечья и пятки.
Раннее выявление снижения МПК позволяет своевременно начать профилактику остеопороза. Регулярный прием нужных лекарств помогает замедлить развитие остеопороза и избежать многих неприятностей.
Препараты для лечения остеопороза
Лечения заболевания включает патогенетическую и симптоматическую терапию. Первая направлена на повышение МПК и профилактику переломов, вторая – на устранение болевого синдрома, улучшение самочувствие больного. Патогенетическое лечение наиболее эффективно при остеопорозе 1-2 степени.
Таблица 2. Основные группы лекарственных препаратов
| Группа | Представители | Механизм действия и цель применения |
| Анальгетики |
|
Купируют болевой синдром, который бывает частым спутником остеопороза. Врачи назначают эти лекарства с целью улучшения самочувствия пациента. Анальгетики не способны тормозить развитие болезни |
| Местнораздражающие средства в виде мазей и гелей |
|
Вызывают жжение и мощный прилив крови к тканям. Оказывают отвлекающее действие, облегчая боль. Благодаря стимуляции кровообращения незначительно способствуют регенерации костной ткани |
| Антирезорбенты |
|
Разными путями угнетают костную резорбцию. В разных клинических ситуациях врачи назначают больным различные препараты. К примеру, женщинам в период менопаузы требуются эстрогенсодержащие средства, мужчинам – бисфосфонаты |
| Стимуляторы костеобразования |
|
Восстанавливают нормальную структуру и МПК за счет стимуляции остеобластов. Насыщают кости необходимым им фосфором и кальцием. Препараты данной группы применяют для патогенетического лечения болезни |
| Препараты, влияющие на костеобразование и резорбцию |
|
Оказывают комплексное действие, одновременно влияя на остеобласты, остеокласты и кальций-фосфорный обмен. Эти лекарства нередко включают в комплексное лечение остеопороза |
Немедикаментозные методы лечения
Специалисты советуют обязательно включать в схему терапии физические упражнения и ходьбу. Они улучшают гибкость позвоночника и координацию движений, повышают мышечную силу и выносливость. Доказано, что регулярные силовые нагрузки облегчают боль в спине, уменьшают потребность в анальгетиках. А улучшение координации помогает предупредить спонтанные падения и избежать переломов.
Похожие статьи