Почему у людей хрустят кости? Стоит ли опасаться и проходить лечение?
Людям, неравнодушным к состоянию своего здоровья, интересно знать, почему хрустят кости. Особенно если это явление возникает с определенной регулярностью и сопровождается другими признаками – болью, головокружением, тошнотой, слабостью. Специфические звуки чаще возникают после пробуждения или длительного пребывания в одном положении. Человек разминается от затекания тела, двигает руками, ногами; выполняет наклоны головы и слышит хруст. Но звук издают не кости, а суставы – просто для удобства люди чаще используют фразу «хруст костей», чтобы объяснить свое состояние. Это сигнал организма об особенностях, а иногда – об имеющейся патологии, требующей устранения.
Причины хруста в костях
Существуют как физиологические, так и патологические факторы, под влиянием которых возникает хруст костей – причины, вызывающие специфический звук, не всегда говорят о здоровье человека.
Когда треск и щелчки считают тревожными факторами:
- на теле есть припухшие участки кожных покровов;
- периодически повышается температура тела (в том числе локально);
- трудовая деятельность или образ жизни предполагает длительное пребывание в сидячем положении;
- в прошлом перенесены повреждения суставов и/или костей (независимо от вида травмы – ушибы, надколы, переломы);
- кто-то из родственников страдал заболеваниями опорно-двигательного аппарата.
Нарушения в состоянии и функции суставов бывают первичными и вторичными. Первичные (идиопатические или генуинные) патологии возникают без предшествующих состояний, болезней. А к развитию вторичного артроза, хондроза предрасполагают факторы и заболевания с дегенерацией суставного хряща.
Хруст в костях, суставах говорит о наличии остеохондроза, ревматоидного артрита, остеоартроза, подагры и других болезней суставов, идентифицировать которые может только врач.
Патогенез
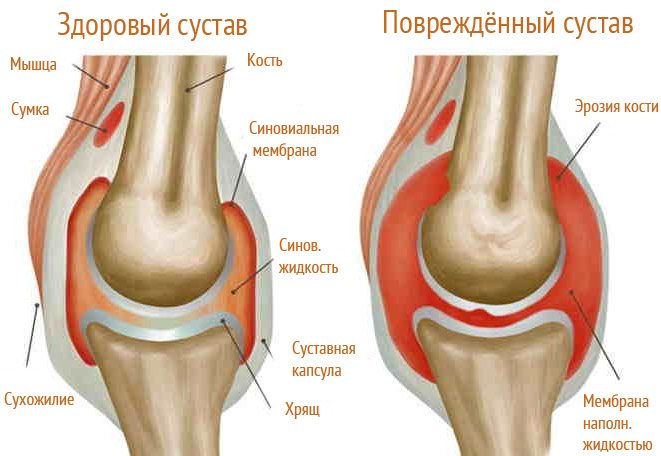
Почему хрустят кости во всем теле? Этому явлению предшествует патологический или воспалительный процесс. Различные этиологические факторы оказывают воздействие на суставной хрящ. Повреждается его матрикс, изменяется химический состав, происходят метаболические сбои, нарушение синтетической активности хондроцитов.
Основой обменных нарушений хряща при остеоартрозе, хондрозе признаны количественные и качественные изменения протеогликанов основного компонента, обеспечивающего стабильность строения коллагеновой сети.
Воспалительный процесс, деградация хрящевой ткани прогрессируют за счет усиленной выработки противовоспалительных цитокинов, высвобождающих ферменты. Эти вещества повреждают коллаген, простагландины, активаторы плазминогена, которым принадлежит определяющая роль в организации и последующем моделировании воспалительного процесса, формировании болевого синдрома.
Начиная активность, высвобождение биологических веществ поддерживает прогрессирование патологии внутри тканей сустава, вызывая повреждение его синовиальной оболочки. Впоследствии развивается реактивный синовит, повышается выработка противовоспалительных цитокинов.
Поражение хряща протекает в виде таких явлений:
- На участках наибольшей нагрузки образуются сегменты размягчения, затем появляются трещины. Хрящ делится на фрагменты, формируются зоны обызвествления. Поэтому при осуществлении двигательной активности кажется, что хрустят кости. Однако этот звук издают суставы, пораженные патологией.
- Стремительное появление трещин на поверхности хряща становится причиной его эрозирования (в тяжелых стадиях даже обнажается подлежащая кость).
- Происходит некроз сегментов хондроцитов, дезорганизация, а затем уплотнение фибрилл коллагена.
- Разволокняется поверхностный слой хрящевой ткани.
- Происходит гипергидротация поверхностного слоя хряща.
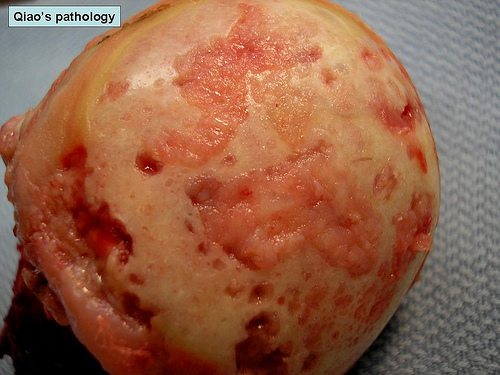
- Патологическое течение остеоартроза приводит к тому, что суставной хрящ, который у здорового человека должен быть эластичным, блестящим, иметь легкий голубой оттенок, приобретает восковой цвет, тускнеет, на его поверхности возникают шероховатости.
Дополнительная особенность патоморфологии остеоартроза – все изменения происходят на ранней стадии, и связаны они с истончением матрикса поверхностного слоя хряща. Перечисленные явления предшествуют деструктивным процессам хряща, а развиваются на участке наибольшей нагрузки.
При тяжелой стадии остеоартоза путем гистологического исследования определяют вертикальные трещины хрящевой ткани, достигающие субхондральной кости. Удается установить существенное сокращение числа протеогликанов и хондроцитов в поверхностных и глубоких слоях хряща.
Симптомы
Пациенту нужно на приеме у врача в точности описать жалобы – все беспокоящие явления (боль, скованность, повышение температуры тела) и события, которые им предшествовали (травма, переохлаждение, длительное пребывание в сидячем положении). Понимая, какими признаками характеризуется состояние человека, врач быстрее определит, что делать, если хрустят кости у пациента.
Распространенные симптомы:
- Боль. Даже если заболевание протекает в скрытой форме, болевой синдром – это явление, обращающее на себя внимание. По мере нарастания боли появляются остальные признаки. Но интенсивность неприятного ощущения не указывает на стадию болезни – для этого потребуется посещение врача и рентгенологическое исследование.
- Нарушение подвижности в пораженном суставе.
- Повышение температуры тела. Реже – общее, чаще – местное.
- Покраснение. Гиперемия возникает при артрозе на месте воспаленного сустава.
- Хруст, скрипы, ощущение внутрисуставного трения при попытке подвигать рукой, ногой, туловищем.
Видео, когда хруст в помощь:
Остальные признаки индивидуальны. Например, при остеохондрозе шейного отдела пациент озвучивает жалобы на головные боли, повышение артериального давления, головокружение, ощущение темноты перед глазами. При ревматоидном артрите, от которого также возникает хруст в костях, суставах, отмечается утренняя скованность, отечность.
Диагностика
Чтобы разобраться, почему хрустят кости, и действительно ли причина явления состоит в остеоартрозе, врач назначает нескольких видов диагностики:
- Лабораторное исследование. Клинический анализ крови и мочи обычно соответствуют норме. Если остеоартроз осложнился выраженным вторичным синовитом, определяется увеличение СОЭ (до 30 мм/час), умеренный лейкоцитоз. Показатели биохимического, иммунологического значений – на уровне нормы. Увеличение концентрации C-реактивного белка, глобулина, фибриногена крови – умеренно, отмечаются только при наличии синовита.
- Общеклиническое исследование синовиальной жидкости – стандартные показатели отклонены от нормы.
- Пункция сустава с последующим морфологическим изучением биоптата синовиальной оболочки. Лабораторно выявляют ее фиброзно-жировое перерождение, удается визуализировать очаги лимфоидной инфильтрации слабой выраженности.
- Артроскопия. Стала более широко применяться в последние годы. Метод признан наиболее информативным при проведении ранней диагностики дегенерации хрящевой ткани. Указывает на развитие остеоартроза сужение суставной щели. .С помощью артроскопии удается осуществить дифференциальную диагностику ОА с похожими суставными патологиями, которые проявляются теми же симптомами. Это ревматоидный артрит, подагра, хондрокальциноз, пигментированный виллезно-нодулярный синовит, остеохондроматоз. В перечисленных заболеваниях отмечаются нарушения со стороны состояния синовиальной оболочки и ворсин. При ОА к типичному признаку относится раннее поражение хряща, в то время как вовлечение перечисленных структур вторично и практически не выражено. Результаты проведенной артроскопии и выполненной рентгенографии позволяют классифицировать патологию по стадиям ее развития.
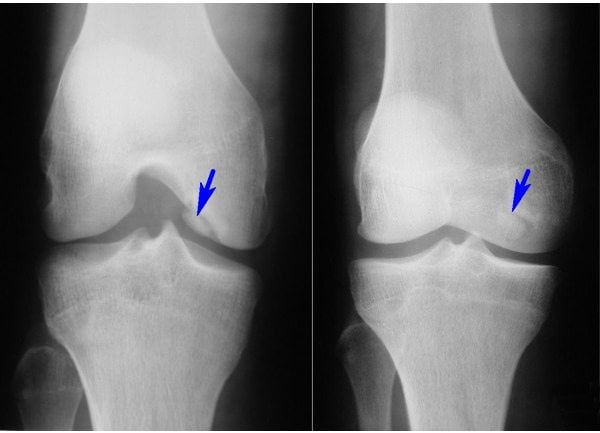
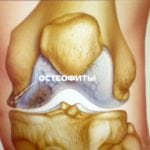
- Клиническая диагностика предполагает проведение рентгена. Главные рентгенологические признаки остеоартроза, на которые ориентируется врач: наличие остеофитов – костных краевых разрастаний, способных изменять конгруэнтность поверхностей суставов; уплотнение костной ткани; сужение просвета суставной щели. Кисты, подвывихи и вывихи; эрозии – необязательные рентгенологические признаки.
- Более сложные методики лучевой визуализации (МРТ, КТ) применяют только при определенных показаниях (если выражен болевой синдром, когда отмечается ограничение подвижности в физиологически крупных суставах – например, в тазобедренном, коленном). Необходимость МРТ, КТ рассматривается, когда больной озвучивает жалобы на явно суставные проблемы, а рентгенологически изменений выявить не удается.
Перечисленных методов достаточно, чтобы определить патологию, вызвавшую хруст костей.
Лечение
Существует несколько видов терапии, когда кости хрустят; что делать для лечения, понятно на основании результатов проведенного исследования, особенно методов визуализации. Если обращение к врачу было своевременным, удастся обойтись только консервативной терапией – применением медикаментов и иммобилизацией пораженного сустава. Если для выздоровления пациента нужно оперативное вмешательство, врач предлагает рассмотреть вариант эндопротезирования. На рецепты народной медицины уповать бесполезно – они помогают частично укрепить организм, но к выздоровлению суставной ткани отношения не имеют. Из методов физиотерапии целесообразно пройти курс УВЧ, магнитотерапии.
Медикаментозное лечение
Для устранения патологического хруста в опорно-двигательной системе назначают препараты нескольких видов:
- витаминотерапия. Витамины не воздействуют на хрящевую ткань, когда возникают проблемы с ее состоянием, но помогают нормализовать общее самочувствие и улучшить качество кровообращения в прилегающих тканях;
- хондропротекторы. Лекарства, восстанавливающие хрящевую ткань. Часто применяемые – Хондроитина сульфат и Глюкозамин;
- анальгетики. Применяются для дополнительного обезболивающего эффекта. Назначают Кетанов, Кеторол, Дексалгин;
- нестероидные противовоспалительные средства. Используют быстро выводящиеся НПВС с периодом полувыведения не более 4-6 часов: Индометацин, Ибупрофен, Диклофенак, Кетопрофен, и препараты замедленной эвакуации из организма – Напроксен, Фенилбутазон, Набуметон. Однако нестероидные лекарства следует применять с большой осторожностью, поскольку их длительное применение обусловливает лекарственные гастропатии. Они проявляются глубокими эрозиями и язвами пилорического, а иногда и антрального отдела желудка. В 15% клинических случаев больные, проходящие лечение суставных патологий нестероидными средствами, подвергались развитию угрожающих жизни желудочных кровотечений.
Если установлен повышенный риск заболеваний пищеварительного тракта, врач назначает неселективные НПВП, но при условии комбинации гастропротекторами.
Рассматривается использование селективных ингибиторов ЦОГ-2. Нестероидные противовоспалительные препараты (НПВП) назначают пациентам, не реагирующим на парацетамол.
Применяют и следующие виды лекарственных средств:
| Название препарата | Цель его введения | Действие препарата |
| Гиалуроновая кислота (натриевая соль гиалуроновой кислоты) |
|
|
| Неомыляемые соединения сои и авокадо (Пиаскледин) |
|
|
| Гормональные препараты (Метипред, Дексаметазон) | Купировать воспаление в суставах |
|
Заключение
Предопределяющая роль в патогенезе болезней, вызывающих хруст в костях, суставах, принадлежит воспалительному процессу. Причину его развития не всегда удается выяснить. Заболевания суставов (хондроз, остеохондроз, артриты, артрозы) устраняются по терапевтической схеме, включающей витамино-, гормонотерапию, НПВС. Консервативная тактика давно подтвердила свою эффективность, однако вероятность выздоровления повышает своевременное обращение к врачу.
Эндопротезирование – крайняя лечебная мера. Она помогает восстановить двигательную активность пациента, расширить его физические возможности. Если кроме операции нет альтернативы нормализации состояния больного, то лучше применять эндопротезы зарубежных производителей. Импланты, произведенные во Франции, Германии, зарекомендовали себя с положительной стороны, а срок их непрерывной эксплуатации превышает 6 лет. Если кости хрустят часто, состояние вызывает ухудшение самочувствия – требуется обращение к врачу.
Рекомендации Антона Епифанова о применении физиотерапии:
Похожие статьи