Деформирующий остеоартроз голеностопного сустава: 1-2 степени
Деформирующий остеоартроз проявляется болями в голеностопном суставе, усиливающимися при ходьбе. На него указывают утренняя отечность и скованность движений, исчезающая в течение часа. В консервативном лечении деформирующего остеоартроза используются препараты различных групп, массажные и физиотерапевтические процедуры. Но при значительном разрушении хрящевых и костных структур голеностопа необходимо хирургическое вмешательство.
Общие сведения о деформирующем артрозе голеностопного сустава
Деформирующий остеоартроз (ДОА) голеностопного сустава — дегенеративно-дистрофическое заболевание. Вначале оно поражает хрящевую прослойку, выстилающую костные поверхности. Из-за дефицита питательных веществ хрящ плохо удерживает влагу, поэтому быстро истончается, становится плотным, неэластичным. Разрушение гиалинового хряща приводит к повышению нагрузок на кости при ходьбе, сгибании и разгибании голеностопного сустава. Костные пластинки деформируются с образованием наростов — остеофитов.
Если человек не обращается к врачу за медицинской помощью, то ДОА распространяется на здоровые ткани. В патологический процесс постепенно вовлекаются связки, сухожилия, суставные сумки, мышцы.
Стадии патологии
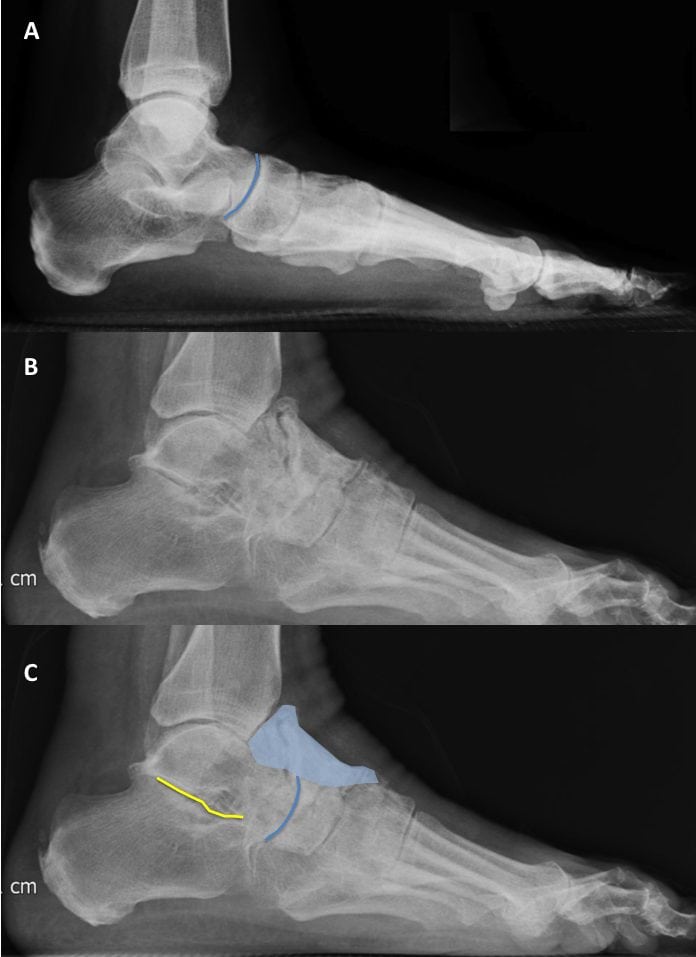
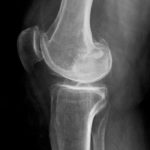
При определении стадии ДОА голеностопа учитываются рентгенографические признаки и основные симптомы. В большинстве случаев выраженность клинических проявлений напрямую зависит от произошедших изменений костей и хрящей. Но бывают и исключения. Некоторые пациенты жалуются врачам на сильные боли, хотя на полученных рентгенографических снимках не обнаруживается выраженных деформаций структур голеностопа.
I степень
Остеоартроз 1 степени тяжести может клинически не проявляться. Изредка возникают слабые дискомфортные ощущения после физической нагрузки или переохлаждения, несколько ограничивается подвижность сустава. Проведение рентгенодиагностики позволяет выявить нечеткое сужение суставной щели, формирование единичных наростов на краях костных поверхностей.
II степень
На этой стадии ДОА появляется хруст. Щелчки, потрескивание сопровождают сгибание и разгибание голеностопа, отчетливо слышатся при ходьбе. Вместо незначительного дискомфорта теперь возникают боли. Они ноющие, тупые в состоянии покоя и давящие, сильные при движении. На рентгенографических изображениях хорошо заметны множественные остеофиты, признаки субхондрального остеосклероза в костных тканях. Суставная щель заметно сужена, поэтому подвижность голеностопа снижается.
III степень
Для остеоартроза высокой степени тяжести характерна выраженная деформация голеностопного сустава. Подвижность в нем сильно ограничена из-за отсутствия суставной щели. На 3 стадии ДОА образуются обширные остеофиты. При смещении костных наростов нередко травмируются мягкие ткани, провоцируя развитие воспалительного процесса. Также отмечается формирование субхондральных кист, суставных «мышей».
Вероятные причины болезни
Первичный ДОА голеностопа развивается при здоровом хряще. Обычно это происходит из-за естественного старения организма, замедления скорости восстановительных реакций, снижения выработки коллагена. Причиной вторичного остеоартроза становятся повышенные физические нагрузки на сустав, например, поднятие тяжестей, длительное и частое нахождение на ногах.
Спровоцировать развитие заболевание могут и уже присутствующие в организме патологические состояния:
- травмы голеностопа — переломы, вывихи, повреждения мышц и (или) связочно-сухожильного аппарата;
- врожденные или приобретенные аномалии сустава;
- эндокринные заболевания, в том числе гипо- и гипертиреоз, сахарный диабет;
- ревматоидный, реактивный, инфекционный, псориатический, подагрический артрит;
- системная красная волчанка, склеродермия;
- патологии, течение которых сопровождается нарушением кровообращения в ногах (тромбофлебит, хроническая венозная недостаточность);
- хирургические операции на голеностопе.
К предрасполагающим факторам относятся ожирение, низкая двигательная активность, интенсивные спортивные тренировки, дефицит в организме витаминов и микроэлементов, респираторные, кишечные, урогенитальные инфекции.
Признаки и симптомы заболевания
На развитие остеоартроза указывает ограничение подвижности. Скованность движений особенно ощущается сразу после пробуждения. Она сопровождается отечностью голеностопа, видимым увеличением его размеров по сравнению со здоровым суставом. Необходимо от 30 минут до часа для устранения тугоподвижности. Еще один ведущий симптом ДОА голеностопа — артралгия. Выделяют несколько видов суставной боли:
- механическая. Боль возникает во время нагрузок на голеностоп, а в состоянии покоя исчезает. Причиной ее появления становятся микротравмирование костных тканей, венозный застой, мышечные спазмы, раздражающее действие остеофитов;
- стартовая. Такая боль длится недолго. Она возникает только в самом начале движения из-за отечности голеностопа или развившегося реактивного синовита;
- блокадная. Подобной болью проявляется образование суставной «мыши». Небольшой участок разрушенного хряща ущемляется костными поверхностями. Это приводит не только к возникновению боли, но и блокаде голеностопного сустава.
Течение ДОА нередко осложняется синовитом — воспалением синовиальной оболочки. В области голеностопа формируется небольшое округлое уплотнение, а кожа над ним краснеет и становится горячей на ощупь.
Методы диагностики
Для определения функциональной полноценности сустава проводится ряд тестов. Их результаты позволяют оценить мышечную силу, чувствительность, сохранность сухожильных рефлексов. Первичный диагноз может быть выставлен также на основании жалоб пациентов, данных анамнеза, внешнего осмотра. Так как симптомы ДОА голеностопа схожи с признаками артрита, бурсита, тендовагинита, то обязательно проводятся инструментальные исследования:
- рентгенография;
- магнитно-резонансная или компьютерная томография;
- ультразвуковое исследование.
По показаниям производится забор пунктата для морфологического изучения. При необходимости назначается артроскопическое обследование внутренней поверхности голеностопа, взятие образцов синовиальной жидкости и оболочки, хрящевых тканей.
Как правильно лечат ДОА
Эффективна только комплексная терапия деформирующего остеоартроза. Основные цели лечения — устранение симптомов, восстановление объема движений, предупреждение распространения заболевания на здоровые ткани. Для этого используются фармакологические препараты, проводятся физиопроцедуры и занятия лечебной физкультурой.
Медикаментозные препараты
Для устранения болей в терапии ДОА используются нестероидные противовоспалительные средства (НПВС) — Диклофенак, Нимесулид, Кетопрофен. При их неэффективности применяются медикаментозные блокады. Непосредственно в полость сустава или расположенные рядом мягкие ткани вводятся инъекционные растворы глюкокортикостероидов (Дипроспан, Триамцинолон) в комбинации с анестетиками (Лидокаин, Новокаин). В лечебные схемы больных ДОА голеностопа могут быть также включены следующие препараты:
- средства для улучшения кровообращения — Трентал, Эуфиллин, Ксантинола никотинат;
- миорелаксанты для устранения мышечных спазмов — Сирдалуд, Баклосан, Мидокалм;
- хондропротекторы для частичного восстановления хрящей, укрепления связок — Артра, Структум, Терафлекс;
- препараты с витаминами группы B для улучшения питания тканей и передачи нервных импульсов — Мильгамма, Комбилипен, Нейробион.
От болей и отеков применяются мази, гели с согревающим, местнораздражающим, отвлекающим действием. Это Финалгон, Капсикам, Випросал, Апизартрон. Но используются они только при отсутствии острого воспаления в голеностопе.
Ортопедическое лечение
При сильных болях пациента назначается ношение полужестких ортезов. Такие ортопедические приспособления надежно фиксируют голеностоп за счет металлических или пластиковых вставок. Больным показано соблюдение полупостельного режима, исключение повышенных нагрузок на сустав. В период рецидивов болезни рекомендуется передвижение с тростью или костылями.
Если боли слабые или умеренные, то устранить их можно использованием эластичных ортезов для голеностопа. Изделия немного ограничивают подвижность, смягчают нагрузки на сустав. Хорошо зарекомендовали себя и согревающие мягкие бандажи из овечьей или верблюжьей шерсти.
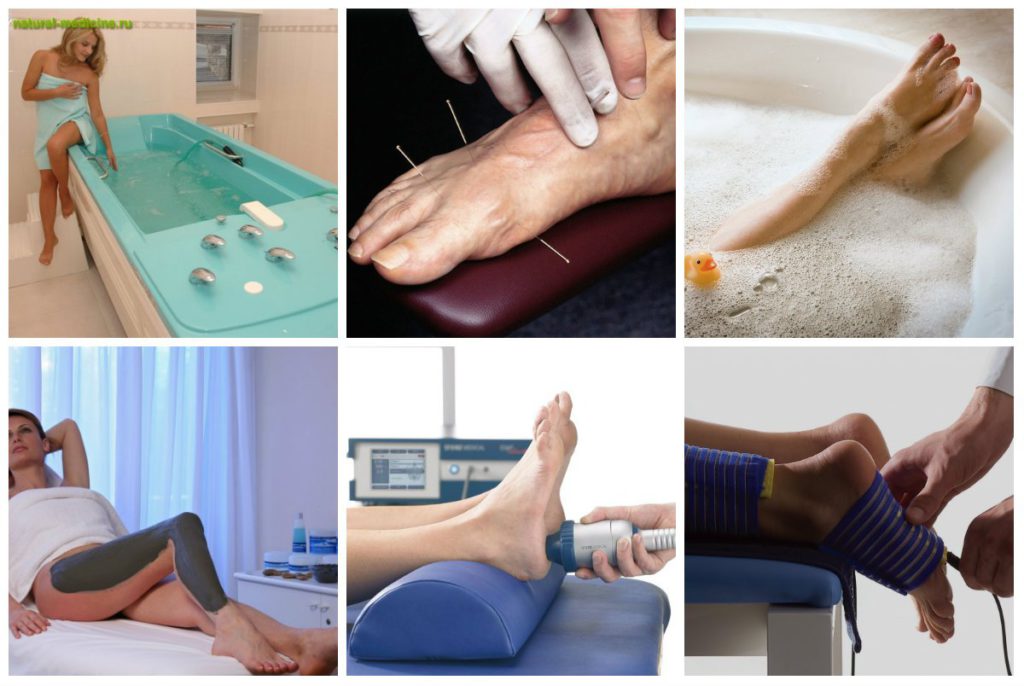
Физиотерапевтические методы
Физиопроцедуры проводятся как в период рецидивов ДОА, так и на этапе устойчивой ремиссии. Во время обострений снизить выраженность болевого синдрома позволяют несколько сеансов электрофореза или ультрафонофореза. Для проведения процедур используются глюкокортикостероиды, анальгин, новокаин, витамины группы B, хондропротекторы.
В период ремиссии пациентам назначаются такие физиотерапевтические мероприятия:
- высокочастотная электротерапия;
- ультрафиолетовое облучение;
- магнитотерапия;
- лазеротерапия.
Для улучшения кровообращения применяются аппликации с парафином и озокеритом. Больным рекомендовано регулярное санаторно-курортное лечение грязями и минеральными водами. В терапии деформирующего остеоартроза используются также медицинские пиявки, иглоукалывание.
Массаж
К массажным процедурам приступают сразу после купирования сильных болей. Во время сеансов выполняются основные массажные движения — разминания, растирания, вибрации. В отличие от мануальной терапии воздействие оказывается только на мягкие ткани и мышцы. Такой подход к лечению ДОА позволяет укрепить скелетную мускулатуру, при этом полностью исключив нагрузки на кости и хрящи. Пациенту могут быть назначены такие виды массажа:
- классический;
- точечный, или акупунктурный;
- вакуумный, или баночный.
Массажные процедуры проводятся не только для лечения ДОА, но и для профилактики его рецидивов. Избежать обострений в течение длительного времени помогает восстановление оптимального кровообращения в пораженном остеоартрозом голеностопе.
Лечебная физкультура
При ДОА голеностопа 1 степени тяжести регулярные занятия лечебной физкультурой помогают обойтись без использования препаратов. А пациентам с более тяжелым течением остеоартроза ежедневные тренировки позволяют снизить интенсивность болей, отечности, восстановить привычный объем движений. Высокий терапевтический эффект ЛФК обусловлен укреплением мышечного корсета голеностопа, улучшением кровоснабжения тканей питательными веществами.
Какие упражнения можно выполнять в домашних условиях:
- в положении сидя попеременно делать упор стопами сначала на их внешнюю, а затем внутреннюю боковую поверхность;
- в положении лежа имитировать езду на велосипеде;
- в положении стоя делать неглубокие выпады вперед и назад.
Врачи ЛФК рекомендуют приобрести ортопедические коврики. Хождение по ним способствует устранению скованности движений за счет ускорения кровообращения в ногах. В теплое время года полезны прогулки босиком по траве, песку, крупной и мелкой гальке.
Оперативное вмешательство
Показаниями к хирургическому вмешательству становятся неэффективность консервативного лечения, быстро прогрессирующий ДОА голеностопа, выраженная деформация костных поверхностей.
Пациентам с остеоартрозом 3 степени тяжести сразу предлагается проведение операции. Она выполняется 2 способами:
- эндопротезирование. Производится замена разрушенных костных структур искусственным имплантатом. Срок службы эндопротеза — до 15 лет. Эндопротезирование позволяет пациенту вернуться к активному образу жизни, в том числе к занятиям спортом;
- артродез. Большеберцовая и таранная кость сопоставляются в функционально выгодном положении, а затем скрепляются металлическими конструкциями. Через 3-6 месяцев сустав полностью обездвиживается.
На этапе реабилитации пациентам показаны ношение ортопедических приспособлений, занятия лечебной физкультурой и гимнастикой, физиотерапевтические и массажные процедуры.
 Народные средства и рецепты
Народные средства и рецепты
При обострении ДОА голеностопа народные средства неэффективны. Они применяются только на этапе ремиссии для устранения слабых дискомфортных ощущений, отеков, скованности движений. Полезны травяные чаи из ромашки, лимонной и перечной мяты, душицы, чабреца. Они оказывают успокаивающее и одновременно тонизирующее действие. Из наружных средств используются мази, спиртовые растирания.
| Народные средства для лечения ДОА голеностопа | Способы приготовления |
| Мазь | В ступке растереть 20 г ланолина со столовой ложкой сока каланхоэ. Добавить по 2 капли эфирных масел можжевельника, лаванды, пихты. Ввести небольшими порциями по 50 г вазелина и детского крема |
| Компресс | 10-15 крупных свежих листьев одуванчика растереть до состояния кашицы, добавить столовую ложку густого меда. Наложить на голеностоп, зафиксировать пленкой, теплой тканью, марлевым бинтом. Держать 1-2 часа |
| Травяной чай из ромашки, мяты, душицы, чабреца | Залить стаканом кипятка чайную ложку сухого растительного сырья. Настаивать 2 часа, процедить, пить перед сном вприкуску с цветочным медом |
Возможные осложнения
На конечном этапе деформирующего остеоартроза голеностопа наблюдается полное или частичное обездвиживание сустава. Если оно происходит в функционально невыгодном положении, то человек способен передвигаться только с помощью костылей, так как упор на стопу невозможен.
Течение ДОА нередко осложняется вторичным реактивным синовитом, спонтанными кровоизлияниями в полость сустава.
Профилактика
Профилактика ДОА заключается в исключении всех факторов, провоцирующих повреждение хрящевых структур голеностопа. Ортопеды рекомендуют отказаться от курения и алкоголя, ухудшающих состояние кровеносных сосудов ног. Необходимо пополнить рацион свежими овощами, фруктами, нежирными кисломолочными продуктами — основными источниками водо- и жирорастворимых витаминов, микроэлементов. Во время спортивных тренировок следует использовать эластичные бандажи для защиты всех структур сустава от микротравмирования.
Похожие статьи