Бурсит стопы — причины, симптомы и методы лечения
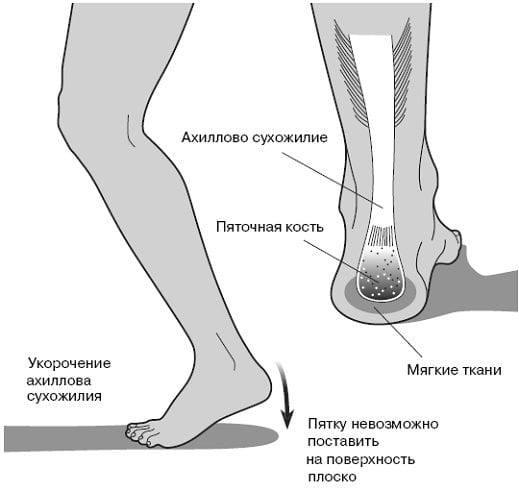
Бурсит стопы — патология, возникающая из-за воспаления синовиальной сумки. Наиболее часто поражаются сумки, расположенные в ахилловом сухожилии, первом плюснефаланговом суставе и пяточной кости. Воспалительный процесс развивается в результате травмирования стопы под воздействием избыточных физических нагрузок. Причинами воспаления становятся суставные заболевания, инфицирование сочленений, эндокринные нарушения.
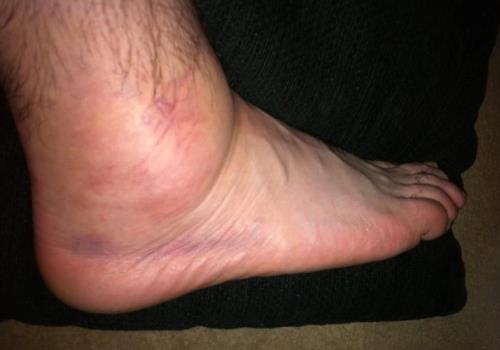
Основные симптомы бурсита — отек и боль, усиливающаяся при ходьбе. При проникновении в синовиальную сумку патогенных микроорганизмов патология протекает на фоне диспепсических расстройств и повышения температуры тела. Острый бурсит диагностируется редко — обычно заболевание выявляется на рецидивирующей стадии течения. Оно хорошо поддается консервативному лечению, но иногда проводятся и хирургические операции.
Причины и провоцирующие факторы
Синовиальная оболочка — соединительнотканная структура, выстилающая поверхность синовиальной капсулы, или сумки. В стопе расположены несколько сумок, защищающих суставы от нагрузок при движении. В них постоянно вырабатывается небольшое количество синовиальной жидкости, которая служит своеобразным амортизатором для суставных элементов. Если синовиальная оболочка воспаляется, то жидкость продуцируется с избытком. Объем сумки значительно увеличивается, из-за чего расположенные рядом структуры подвергаются сдавливанию. Запустить патологический процесс могут различные внешние и внутренние неблагоприятные факторы:
- повышенные нагрузки на стопу. Бурсит нередко возникает у нетренированных людей, решивших активно заняться спортом. Спровоцировать заболевание может долгая ходьба или подъем тяжестей;
- избыточный вес. Большая масса тела нагружает стопы, ускоряет деструктивно-дегенеративные изменения в тканях;
- травмы стопы или голеностопа. Бурсит развивается в результате вывихов, подвывихов, разрывов связок и (или) сухожилий;
- врожденная или приобретенная косолапость, плоскостопие;
- ношение узкой обуви на высоком каблуке или плоской подошве;
- острые или хронические суставные заболевания. Причиной бурсита могут стать обострения ревматоидного или псориатического артрита, остеопороз, тендовагинит, тендинит;
- эндокринные патологии и заболевания, сопровождающиеся нарушением обмена веществ. К бурситу стопы приводит тяжелая форма диабета, нарушения абсорбции питательных или биоактивных соединений. При подагре в суставе откладываются кристаллы мочевой кислоты, запуская воспалительный процесс.
В группе риска — люди, болеющие респираторными, кишечными, венерическими инфекциями. При гриппе, бруцеллезе, сифилисе, туберкулезе патогенные возбудители потоком крови разносятся по всему организму. Они могут проникнуть в синовиальную сумку и сформировать в ней вторичный инфекционный очаг.
При патологических состояниях стоп бурсит часто принимает рецидивирующее течение. Заболевание диагностируется при вальгусных деформациях плюснефаланговых суставов, подошвенных фасциитах, пяточных шпорах. Они сопровождаются постепенным изменением анатомического строения стопы и (или) формированием наростов из костных тканей.
Читайте статью о бурсите пятки.
Клиническая картина
Интенсивность симптомов бурсита стопы зависит от стадия течения патологии и причины ее возникновения. Признаки хронического заболевания могут на стадии ремиссии не проявляться вовсе. Человек ощущает слабую боль после длительных прогулок или подъема тяжестей. В области воспаления прощупывается небольшое упругое уплотнение. Отсутствие выраженной симптоматики объясняет нежелание больных обращаться к ортопеду. Поэтому бурситы нередко диагностируются вместе с развившимися осложнениями: артритами суставов стопы, повреждениями ахиллова сухожилия. Заболевание в острой форме проявляется более интенсивно:
- на участке воспаления формируется отек, который распространяется на здоровые ткани. При отсутствии лечения постепенно опухает большая часть стопы. Избыточное скопление жидкости повышает нагрузку, провоцируя усиление воспалительного процесса;
- отек становится причиной возникновения выраженного болевого синдрома из-за сдавливания нервных окончаний. Болезненные ощущения усиливаются при движении по ровной поверхности, при подъеме или спуске по лестнице;
- в области пораженного сустава или сухожилия образуется уплотнение, которое не только прощупывается, но и становится хорошо заметным. При надавливании на него возникает боль, иррадиирущая в другие части стопы, а иногда и в голеностопный сустав;
- кожа над уплотнением краснеет и сильно отекает. При остром течении воспаления она становится сухой, зудит и шелушится;
- для бурсита характерна флуктуация. При пальпации образовавшегося уплотнения ощущается перемещение скопившегося экссудата.
Гнойный бурсит практически всегда сопровождается симптомами общей интоксикации организма. У больного в течение суток несколько раз поднимается температура тела. Он страдает от расстройств пищеварения, головных болей, головокружений. Человек испытывает слабость, сонливость, быстро утомляется. При ходьбе он вынужден прихрамывать, чтобы снизить интенсивность боли.
На начальной стадии хронического бурсита болезненные ощущения могут возникать только в утренние часы. В течение дня в организме вырабатываются гормоны, оказывающие противовоспалительное и анальгетическое действие.
Лечение бурсита стопы
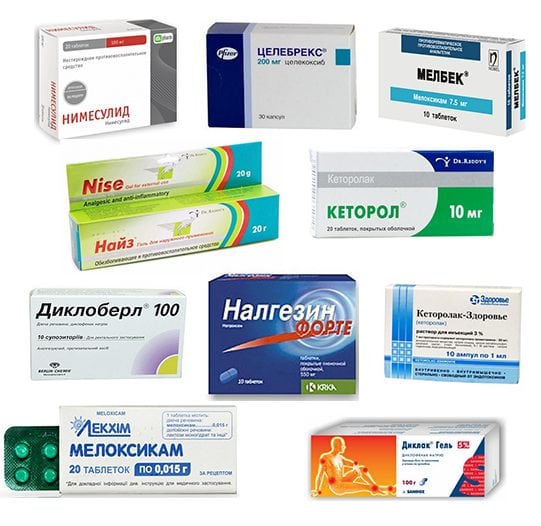
Лечение бурсита стопы проводится в амбулаторных условиях ортопедом, ревматологом или травматологом. Конечность сразу иммобилизуется гипсовой повязкой или ортезом с жесткой фиксацией на 7-14 дней. Пациенту рекомендовано не наступать на больную ногу, а в положении лежа укладывать ее на валик или подушку. В первые дни терапии для купирования отека используются холодные компрессы. Полиэтиленовый пакет со льдом оборачивают тканью и прикладывают к стопе на 10-15 минут. После получасового перерыва лечебная процедура проводится повторно. В терапии бурсита средней и высокой степени тяжести используются медикаменты в виде инъекций, таблеток, драже, мазей и гелей. Лекарственными средствами первого выбора становятся нестероидные противовоспалительные препараты (НПВП):
- Нимесулид (Найз, Нимесил);
- Мелоксикам (Артрозилен);
- Кеторол (Кеторолак);
- Диклофенак (Ортофен, Вольтарен);
- Ибупрофен (Нурофен, Миг, Солпафлекс).
Если НПВП оказались неэффективны, то для лечения бурсита стопы применяются гормональные препараты. Практикуется использование глюкокортикостероидов — Преднизолона, Гидрокортизона, Дексаметазона — в виде таблеток или растворов для парентерального введения. Гормональные средства плохо переносятся организмом человека, поэтому лечение не продолжается дольше 10 дней.
При проведении лабораторных исследований устанавливается не только вид бактерий, но и их чувствительность к антибактериальным препаратам. Бурсит, вызванный стафилококками и стрептококками, хорошо поддается лечению антибиотиками широкого спектра действия — макролидами, цефалоспоринами, пенициллинами. Длительность терапевтического курса — 10-20 дней.
К лечению туберкулезного, сифилитического, гонорейного, бруцеллезного бурсита подключаются инфекционисты, венерологи, фтизиатры. Используются специфические антибактериальные и противомикробные средства.
| Фармакологические препараты, применяемые в терапии бурсита | Наименования лекарственных средств |
| Антибиотики и противомикробные средства | Азитромицин, Кларитромицин, Джозамицин, Офлоксацин, Панклав, Цефтриаксон, Амоксициллин, Метронидазол, Бисептол |
| Нестероидные противовоспалительные средства | Кеторолак, Нимесил, Найз, Ортофен, Вольтарен, Диклофенак, Нимесулид, Артрозилен, Целекоксиб, Пироксикам |
| Глюкокортикостероиды | Триамцинолон, Преднизолон, Гидрокортизон, Дексаметазон |
| Мази, гели, кремы, бальзамы | Вольтарен, Фастум, Кеторол, Ибупрофен, Индометацин, Финалгель, Финалгон, Капсикам |
Своевременно диагностированный бурсит стопы вылечивается в течение 10-14 дней с помощью фармакологических препаратов. Для устранения рецидивирующей патологии нередко требуется проведение хирургической операции. Врачи предупреждают, что избежать развития серьезных осложнений поможет только обращение за медицинской помощью при появлении первых симптомов бурсита.
Похожие статьи