Дорсопатия позвоночника: факты о заболевании, симптомах и лечении
Дорсопатия проявляется острой, умеренной или ноющей болью в шейном, грудном, поясничном отделе позвоночника. Ей часто сопутствуют и другие симптомы — расстройства чувствительности, скачки артериального давления, головокружения. От болей в спине или шее можно быстро избавиться приемом анальгетиков. Но если не провести комплексное лечение дорсопатии, то дискомфортные ощущения вскоре возникнут вновь.
Дорсопатия – что это такое
Дорсопатией называется любая патология позвоночника, течение которой сопровождают боли. Это происходит при поражении позвонков, межпозвонковых дисков, связок, мягких тканей. Клиника дорсопатии включает многие признаки остеохондроза. Но дорсопатия — значительно более обширное понятие. Этим термином обозначают и деформирующий спондилоартроз, спондилез, инфекционные патологии спинного мозга.
Пояснично-крестцового отдела позвоночника
Пояснично-крестцовый отдел чаше всего поражается дегенеративно-дистрофическими патологиями — остеохондрозом, болезнью Бехтерева, псориатическим артритом. Именно в нем обычно возникают острые приступы люмбаго, или прострелы. Разрушение дисков и позвонков приводит не только к болезненности поясницы, но нарушениям работы органы малого таза. Например, при синдроме конского хвоста больные не могут контролировать опорожнение мочевого пузыря и кишечника.
Шейного отдела позвоночника
Дорсопатия в шейном отделе проявляется болями, усиливающимися при наклонах и поворотах головы. Она может быть спровоцирована как шейным остеохондрозом, так и протрузией, межпозвоночной грыжей, злокачественными новообразованиями в позвоночнике. Поражение именно шейного отдела становится причиной синдрома позвоночной артерии. Происходит ущемление этого кровеносного сосуда, по которому в головной мозг поступают кислород и питательные вещества. Поэтому шейные дорсопатии практически всегда сопровождаются головными болями, зрительными и слуховыми расстройствами.
Грудного отдела позвоночника
Поражение грудных дисков и позвонков встречается довольно редко. Они почти не подвергаются повышенным нагрузкам при движении, хорошо укреплены ребрами. Наиболее часто диагностируется в грудном отделе остеохондроз, анкилозирующий спондилоартроз, системные патологии. Дискомфорт в спине может быть спровоцирован также предшествующей травмой, например компрессионным переломом позвонков. Характерная особенность грудной дорсопатии — появление болей в области сердца, напоминающих приступ стенокардии.
Стадии дорсопатии
Стадия дорсопатии определяется по характерным рентгенографическим признакам поражения дисков и позвонков дегенеративно-дистрофической патологией. Это количество сформировавшихся костных наростов (остеофитов), степень разрушения хрящевых тканей и деформации костных структур. Для каждой стадии характерны свои клинические проявления.
| Стадии дорсопатии | Характерные особенности |
| Первая | Морфологические изменения на рентгенограмме отсутствуют. После физических нагрузок возникают слабые дискомфортные ощущения, часто принимаемые больным за мышечное перенапряжение |
| Вторая | На краях костных пластинок образуются единичные остеофиты на фоне умеренной деформации позвонков, уплощения дисков. Боль возникает в дневные часы, усиливается при повышении двигательной активности |
| Третья | При остеохондрозе на этом этапе наблюдается формирование грыжевого выпячивания, появляются первые неврологические расстройства. Боли становятся постоянными, возникают днем и ночью |
| Четвертая | Позвонки сильно деформированы, образуются множественные костные наросты. Диск истончен, частично или полностью разрушен. Интенсивность болей может несколько снижаться из-за намеренного ограничения человеком подвижности |
Классификация патологии
В неврологии, вертебрологии, ортопедии дорсопатии подразделяются на шейные, грудные, поясничные, пояснично-крестцовые. Также общепринята классификация, в основе которой лежат причины поражения позвоночных структур:
- деформирующие дорсопатии — заболевания, протекающие на фоне дистрофических изменений в межпозвонковых дисках без нарушения их целостности. В эту группу включены лордоз, сколиоз, кифоз, остеохондроз, спондилолистез;
- спондилопатии — патологии, проявляющиеся в виде дистрофических изменений позвоночника с ограничением подвижности и болевым синдромом. К ним относятся болезнь Кальве, деформирующий спондилез, спинная сухотка, сирингомиелия.
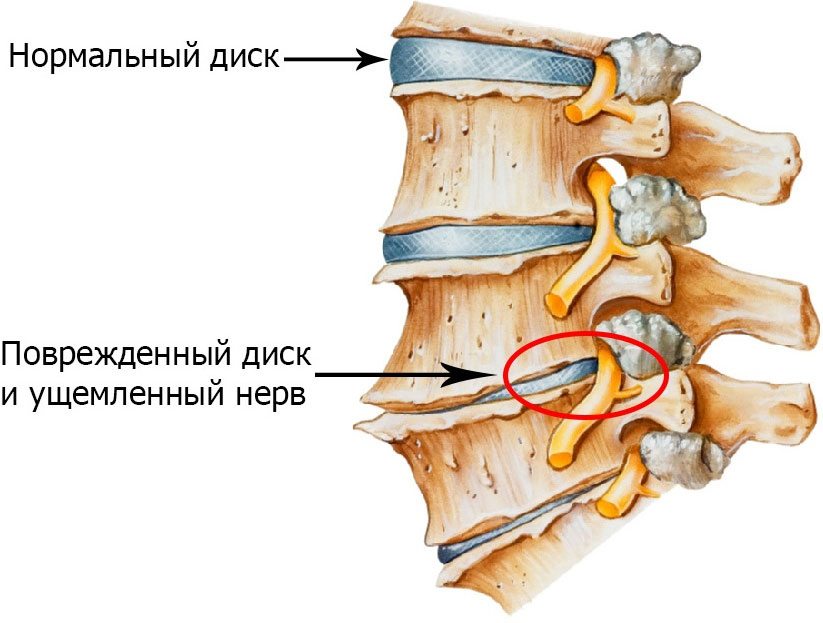
Выделяют также прочие дорсопатии — дискогенные поражения межпозвонковых дисков с нарушениями структуры фиброзных колец и пульпозных ядер. Это протрузии, межпозвоночные грыжи.
Причины возникновения заболевания
Дорсопатии чаще диагностируются у пожилых пациентов из-за естественного старения организма, замедления скорости восстановительных процессов. У молодых людей патологии развиваются вследствие повышенных физических нагрузок, малоподвижного образа жизни, предшествующих травм. Спровоцировать боли в спине или шее могут уже имеющиеся заболевания:
- ревматоидный артрит, склеродермия, системная красная волчанка;
- нарушение работы щитовидной железы, надпочечников;
- расстройства кроветворения, в том числе гемофилия;
- респираторные, кишечные, урогенитальные инфекции.
К предрасполагающим факторам относятся дефицит в организме микроэлементов, витаминов, лишний вес, климакс, частые переохлаждения.
Симптоматика патологии
Характер и выраженность симптомов зависит от локализации дорсопатии. Шейная проявляется шумом в ушах и мельканием мушек перед глазами, поясничная — изменением чувствительности. А пациенты с грудной дорсопатией обычно обращаются сначала к кардиологу с жалобами на острые боли в сердце. Но есть ряд общих признаков поражения различных отделов позвоночника:
- ноющие, тянущие или стреляющие боли, ослабевающие в положении лежа;
- повышенное компенсаторное напряжение мышц, их болезненность при надавливании;
- ограничение подвижности, возникающее в ответ на сильные боли;
- расстройства чувствительности — покалывание, онемение, ощущение ползающих мурашек;
- слабость и атрофия мышц.
Особенно тяжело протекают дорсопатии, спровоцированные инфекциями. Повышается температура тела, возникают озноб и лихорадочное состояние.
Методы диагностики
Диагноз выставляется на основании внешнего осмотра, жалоб пациента, данных анамнеза, результатов ряда тестов, оценивающих функциональную активность пораженного отдела позвоночника. Для его подтверждения назначается инструментальные исследования — рентгенография, УЗИ, МРТ или КТ. А для исключения ревматических и инфекционных патологий показана биохимическая, серологическая диагностика биологических образцов.
Как лечить дорсопатию позвоночника
Практикуется комплексный подход к лечению дорсопатий. Используются фармакологические препараты, проводятся физиотерапевтические и массажные процедуры. В период обострений пациентам рекомендован постельный или полупостельный режим с исключением нагрузок на позвоночник.
Корсетирование
Ортопедическая коррекция позволяет зафиксировать позвоночные элементы в анатомически правильном положении, предупредить их смещение, снизить выраженность болей. Пациентам с шейной дорсопатией рекомендуется ношение воротников Шанца, с грудной и поясничной — эластичных ортезов с ребрами жесткости.
Медикаментозная терапия
Для устранения острых болей используются инъекционные растворы нестероидных противовоспалительных средств (НПВС) — Мелоксикам, Ксефокам, Диклофенак. При их неэффективности проводятся блокады с глюкокортикостероидами (Дипроспан, Триамцинолон) и анестетиками (Новокаин, Лидокаин). Справиться с умеренными болями позволяет прием таблеток НПВС — Кеторола, Найза, Нурофена. Избавиться от слабых дискомфортных ощущений можно с помощью мазей и гелей. Это Вольтарен, Фастум, Долгит.
Физиотерапия
В лечении дорсопатий применяются магнитотерапия, УВЧ-терапия, лазеротерапия, ударно-волновая терапия, ультрафиолетовое облучение. В остром, подостром периоде проводится электрофорез или ультрафонофорез с глюкокортикостероидами, анестетиками, витаминами группы B, хондропротекторами.
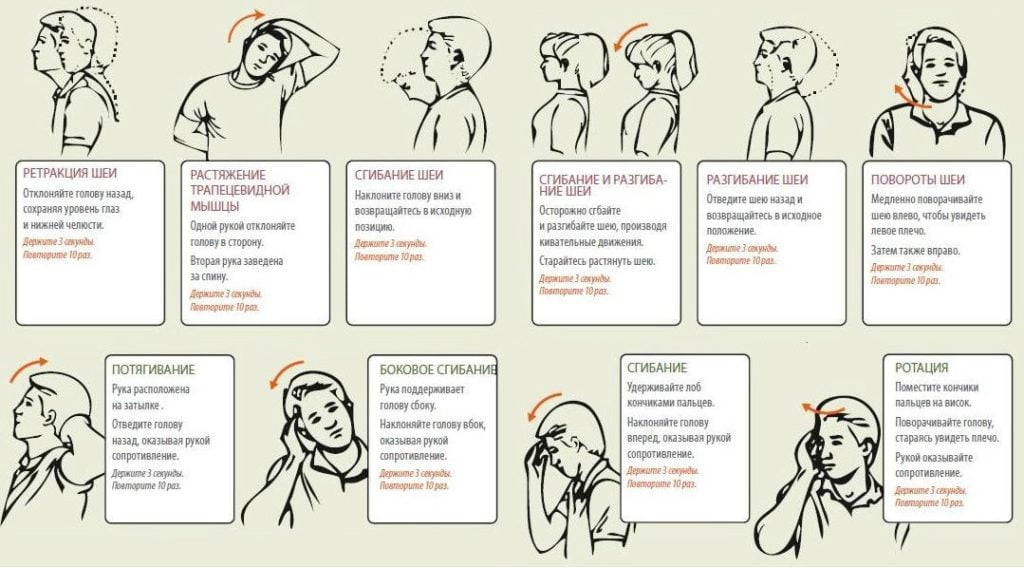
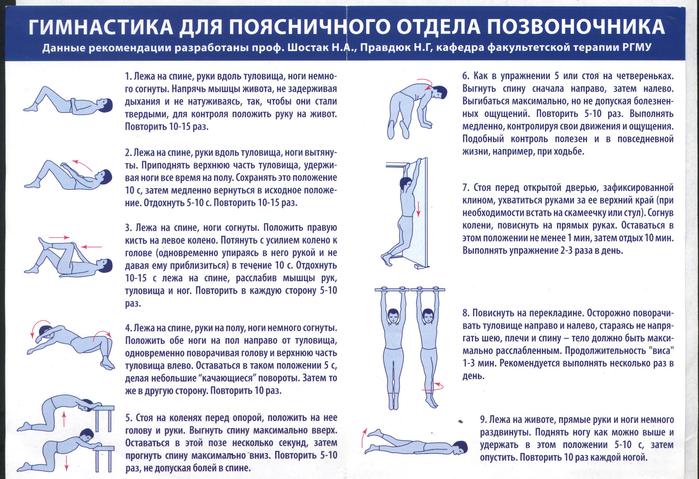
Лечебная физкультура
Сразу после купирования острых болей врач ЛФК составляет индивидуальный комплекс упражнений. Их ежедневное выполнение способствует улучшению кровообращения в позвоночнике, укреплению мышц шеи и спины, ускорению процессов восстановления тканей.
Врач присутствует на первых занятиях, подсказывает, как правильно дозировать нагрузки. В дальнейшем тренироваться можно в домашних условиях.
Массаж
В комплексном лечении дорсопатии применяется акупунктурный, вакуумный, соединительнотканный, сегментарный массаж. Но наиболее востребован классический, направленный на укрепление мышечного каркаса спины, устранение спазмов, повышения объема движений. Во время проведения процедуры массажист воздействует только на мышцы, выполняя вибрации, растирания, разминания.
Остеопатия
Иногда избежать операции на позвоночнике позволяет обращение к мануальному терапевту — врачу узкой специализации (ортопед, травматолог). После изучения рентгенограмм он обследует пораженный дорсопатией отдел позвоночника с помощью поверхностной и глубокой пальпации. Затем мануальный терапевт вправляет сместившиеся диски, выполняет вытяжение мышц для увеличения расстояния между позвонками.
Операция
Если боли не получается устранить медикаментозно, то пациента готовят к операции. Показаниями к ней становятся возникшие осложнения, быстрое прогрессирование патологии. Хирургическое вмешательство обычно заключается в декомпрессии позвоночного канала или удалении грыжи. Оно выполняется различными способами — ламинэктомией, открытой или эндоскопической дискэктомией, микродискэктомией.
Народные методы и рецепты
Средства, изготовленные по рецептам народной медицины, для лечения дорсопатий любого происхождения не используются. Врачи разрешают применять их только после проведения основной терапии. На этапе устойчивой ремиссии с помощью народных средств избавляются от слабых дискомфортных ощущений, возникающих после переохлаждения или поднятия тяжестей.
Масло шалфея
Емкость из темного стекла наполняют на 2/3 свежими стеблями, листьями, цветками шалфея, вливают до горлышка растительное масло — оливковое, подсолнечное, льняное, миндальное. Настаивают в темном месте при комнатной температуре 2-3 месяца, втирают в болезненные участки.
Чеснок
В стеклянную емкость объемом 0,5 л кладут 15-20 очищенных зубчиков чеснока, вливают 400 мл водки или медицинского спирта, разбавленного равным количеством дистиллированной воды. Настаивают в темном месте месяц, втирают в спину, заднюю поверхность шеи до 2 раз в день.
Сельдерей
В народной медицине для лечения дорсопатии используется свежевыжатый сок сельдерея. Для его приготовления используют надземную часть растения и клубни. Принимают сок по 100 мл 3 раза в день после еды в течение месяца.
Возможные осложнения
Для каждой дорсопатии характерны свои осложнения. Если больной не обращается за медицинской помощью, то при сформировавшейся межпозвоночной грыже возможно развитие синдрома позвоночной артерии, дискогенной миелопатии, корешкового синдрома. А любая дегенеративно-дистрофическая патология может стать причиной сращения костных структур позвоночника, обездвиживания пораженного отдела.
Прогноз специалистов
При своевременном диагностировании дорсопатии, проведении грамотного лечения прогноз благоприятный. Выявление патологии на поздних стадиях позволяет устранить боли только с помощью хирургического вмешательства.
Профилактика
Основные профилактические меры развития дорсопатии — исключение повышенных нагрузок на позвоночник, коррекция веса, ежедневные занятия лечебной физкультурой. Врачи рекомендуют отказаться от курения и употребления алкоголя, включить в рацион свежие овощи, фрукты, зелень.
Похожие статьи